próstata
Sinônimos
Próstata, câncer de próstata, aumento da próstata
Inglês: próstata, próstata
definição
A próstata do tamanho de uma castanha (próstata) é uma glândula reservada ao sexo masculino (por isso só existe nos homens), que libera as substâncias produzidas (secreções) na uretra (uretra).
Sempre que uma glândula descarrega sua secreção em uma superfície interna do corpo (exceto para os vasos sanguíneos), como é o caso do interior (lúmen) da uretra, fala-se de uma "glândula exócrina".
Como tal, a próstata, juntamente com a vesica seminalis e as glândulas de Cowper (glândulas bulbouretrais), é uma das chamadas glândulas “acessórias” Glândulas sexuais“Do homem, que juntos garantem a mudança química (modificação) e a maturação dos espermatozoides durante e após a descarga seminal (ejaculação).
O sexo feminino tem uma glândula amplamente correspondente, a "glândula parauretral" (glândula parauretral, glândula de Skene, próstata feminina), que pode levar à ejaculação feminina quando estimulada sexualmente na área do ponto G.
A secreção chega à uretra, vagina (vagina) e vestíbulo vaginal (vestibulum vaginae).
A seguir, gostaríamos de nos limitar à glândula masculina, que pesa em torno de 20 gramas, pois isso é muito mais comum devido às doenças.
Função da próstata
A próstata é uma glândula que produz uma secreção, que no ejaculação (ejaculação) é liberado para a uretra e, portanto, para o exterior. A secreção da próstata constitui cerca de 30% do fluido seminal. Do valor do PH da secreção é de cerca de 6,4 e, portanto, é um pouco mais básico do que o nível de ácido na vagina (Bainha) Como resultado, a secreção da próstata aumenta a probabilidade de sobrevivência Esperma no ambiente vaginal ácido.
A secreção da próstata também contém outras substâncias que, por um lado, afetam a mobilidade do Esperma agem bem como tornam a ejaculação geral mais fina. A última substância que afeta o fluido fino da ejaculação é o chamado antígeno prostático específico (PSA), que também pode ser detectado no sangue para fins diagnósticos.
Ilustração da próstata
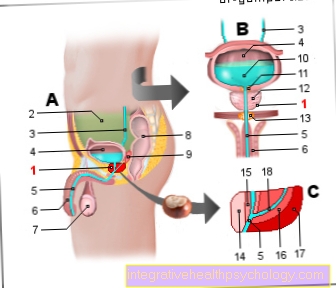
Próstata = próstata
- Próstata - próstata
- Cavidade peritoneal -
Cavitas peritonealis - Ureter - Ureter
- Bexiga urinária - Vesica urinaria
- Uretra masculina -
Uretra masculina - Membro masculino - pênis
- Testículos - Testis
- Reto - Reto
- Glândula vesicular
(Vesícula seminal) -
Glândula vesiculosa - Urina (urina) - Urina
- Colo da bexiga
(esfíncter interno) - Tecido glandular da próstata
- assoalho pélvico
(esfíncter externo) - Zona anterior
- Zona interna
(Zona de transição) - Zona central
- Zona externa -
zona periférica - Canal de pulverização -
Duto ejaculatório
Você pode encontrar uma visão geral de todas as imagens do Dr. em: ilustrações médicas
Anatomia macroscópica
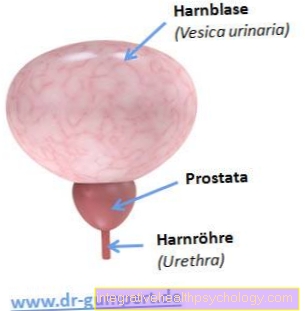
Onde você procura aquele órgão que parece uma maçã cortada ao meio e preocupa tantos homens?
Uma introdução à estrutura da pelve é necessária para explicar sua posição anatômica no homem de uma forma compreensível.
A pelve (pelve) se assemelha a um funil que se inclina para a frente. Para cima (cranial) passa sem separação para a cavidade abdominal, a abertura estreita inferior (caudal) da pelve (o funil) é fechada por músculos e tecido conjuntivo, a unidade do qual é chamada de “assoalho pélvico”.
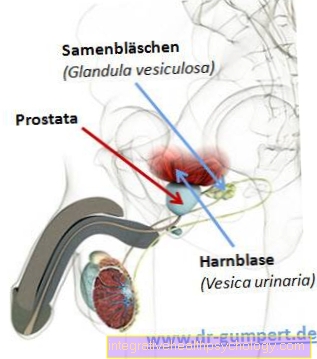
Nesta área, um especialista espera a próstata. A próstata está inserida exatamente entre ela e a bexiga urinária (vesica urinaria), com sua forma de castanha envolvendo a uretra masculina em um anel.
Isso pode ser imaginado como se um punho cerrado (próstata) agarrasse um canudo (uretra).
Diretamente acima da próstata, a bexiga urinária encontra seu lugar sob as entranhas da pelve. Devido a este fato, a próstata suporta o colo da bexiga e, portanto, o fechamento natural da bexiga urinária.
Próximo a (lateral) e abaixo (caudal) a próstata encontra-se o assoalho pélvico, que penetra parcialmente com sua ponta, enquanto sua base, como mencionado, fica acima da bexiga urinária.
Além disso, a próstata pode ser acessada cirurgicamente e para massagem através do períneo.
Além disso, saber o que está na frente e atrás da próstata é de suma importância.
À sua frente está o "ligamento puboprostático", uma pequena fita que ela pendura no osso púbico (o púbis, parte do osso do quadril).
Atrás dele, entretanto, está a relação posicional muito mais importante com o final do trato gastrointestinal, o reto. Apenas uma fina membrana de tecido conjuntivo (fascia retoprostática) fica entre eles. Isso possibilita tocar (palpar) a próstata a partir do reto (do reto), visualizá-la por meio de ultrassom (ultrassom transretal, TRUS) e operar.
Mudanças em sua composição geralmente grosseira e resiliente em uma superfície lisa e uniforme geralmente não são perdidas pelos dedos de um médico experiente.
Este processo é denominado "exame retal digital" (DRE).
Munidos do conhecimento da localização dessa glândula, abordamos sua função.
Como a secreção da próstata chega ao seu local de ação e por que precisamos dela?
Para responder a esta pergunta, o sistema de produção e derivação do sêmen masculino deve primeiro ser esclarecido. O ejaculado obtido recentemente é denominado "esperma" e consiste em células, o "esperma" (sinônimo de espermatozóide, espermatozóide / espermatozóide singular) e o fluido seminal. Embora os componentes celulares venham dos testículos (testículos), o fluido é obtido principalmente das glândulas sexuais acessórias, que incluem a próstata.
Os espermatozóides (espermatozoides) são conhecidos por meio de representações da vida cotidiana: em sua maioria desenhados em branco leitoso, com uma cabeça pequena e uma cauda longa e flexível (flagelo), os fios de esperma percorrem uma ampla variedade de cenários.
A propósito, eles carregam o genoma masculino em suas cabeças na forma de 13 cromossomos (metade (haplóide) conjunto de cromossomos) para se fundir com uma célula-ovo feminina (óvulo) para formar uma nova vida no caso teórico ideal.
Sob regulação extremamente complicada, os espermatozóides surgem nos testículos e passam pelos dutos do epidídimo (epidídimo) para o ducto espermático (ducto deferente). Este se forma com várias outras estruturas para formar o cordão espermático (funiculus spermaticus), que finalmente corre através do conhecido canal inguinal (canalis inguinalis) em nossa parede abdominal.
Posteriormente, os vasos deferentes encontram-se na próstata com o ducto excretor central da glândula vesical (ducto excretor). Após a união, o novo vaso é simplesmente chamado de “ducto ejaculatório” (ductus ejaculatorius), que se abre na parte da uretra que é envolvida pela próstata (pars prostatica urethrae). Lá, o canal de pulverização termina em uma pequena elevação, o monte de sementes (Colliculus seminalis).
Os numerosos dutos excretores da próstata que drenam a próstata fluem para a uretra diretamente ao lado do monte de sementes. A uretra agora penetra a segunda camada do assoalho pélvico (diafragma urogenital), não mais entrelaçada pela próstata, e corre dentro do pênis até sua abertura na glande (glande do pênis).
Se você olhar para a próstata de fora, ela geralmente é dividida em lóbulos. Os lobos direito e esquerdo (lobus dexter et sinister) são conectados um ao outro por um lóbulo médio (isthmus prostatae, lobus medius).
Cada descrição completa de um órgão na medicina também inclui uma referência à organização dos vasos sanguíneos e linfáticos e dos tratos nervosos. O suprimento de sangue e a drenagem linfática da próstata surgem da conexão com os vasos da bexiga urinária e do reto.
Os nervos que chegam à próstata provêm principalmente do chamado "sistema nervoso vegetativo" (sistema nervoso autônomo). Eles controlam sua atividade e o encurtamento (contração) dos músculos locais (veja abaixo), mas não são capazes de transmitir a dor para a consciência do homem.
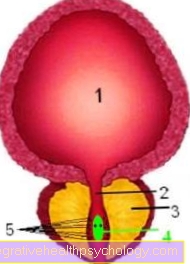
Próstata e bexiga urinária
Aqui, uma incisão foi feita paralela à testa (incisão frontal): a próstata envolve a uretra. Dentro da uretra, um pequeno monte se projeta em seu interior, o monte de sementes. Um pequeno canal de injeção com o espermatozóide preliminar termina nele de cada metade do corpo. Os numerosos dutos excretores da próstata fluem para a uretra bem ao lado do monte de sementes!
- bexiga
- uretra
- próstata
- Monte de sementes com as duas aberturas dos túbulos de pulverização
- Dutos excretores da próstata
Anatomia microscópica
Além da descrição anterior (anatomia macroscópica), existe também aquela que é feita com auxílio da teoria dos tecidos (anatomia microscópica, histologia).
Para isso, uma próstata (a "preparação" no vocabulário histológico) é cortada em fatias finas, o fluido é retirado dela, pode reagir com certos corantes e é devidamente fixada em um painel de vidro (portador).
A preparação agora oferece a oportunidade de ser examinada ao microscópio. No microscópio de luz comum, o impressiona Próstata com as células reais da glândula (Células epiteliais), que fluem para as passagens de execução associadas.
Como um sistema de tubos aparentemente desordenado, as passagens terminam, como já sabemos, na uretra.
Os espaços de tecido conjuntivo fibroso entre as glândulas e os dutos preenchem um número notável de células musculares "lisas" (não utilizáveis arbitrariamente) que são usadas para expelir secreções e para abrir e prender os dutos (ver abaixo).
Se toda a próstata for encontrada em secção transversal, três zonas da próstata podem ser distinguidas, que se encontram concentricamente em torno uma da outra como as babushkas / matryoshkas russas com base no princípio da "boneca na boneca":
- A primeira, chamada zona "periuretral", como a zona menor e mais interna, abrange a uretra e está intimamente relacionada a ela em termos de história de desenvolvimento (embriológica).
- A “zona interna” é o nome dado à segunda camada, que constitui cerca de um quarto da massa do tecido. Seus espaços de tecido conjuntivo são especialmente compactados e os túbulos de injeção (ducto ejaculador) também correm nele.
- O espaço restante, quase três quartos da próstata, é ocupado pela “zona externa”, que só está ligada ao exterior pela cápsula dura. Portanto, é aqui que ocorre a maior parte da criação secreta. O verdadeiro berço dessa produção está em cerca de 30-50 glândulas, que são revestidas por milhares de células que trabalham duro. Em todas as glândulas e em muitos outros órgãos ocos, o revestimento celular mais interno das cavidades é chamado de "células epiteliais". Eles representam as paredes das cavidades (clareira, lúmen) e despejam suas substâncias específicas nelas. É exatamente aqui que ocorre o próprio trabalho das glândulas, o especialista fala do "parênquima" do órgão ou glândula. “Pedras na próstata” muitas vezes podem ser vistas dentro das glândulas, mas são apenas secreções espessadas e não são de natureza patológica no início. É particularmente importante saber que as diferentes zonas respondem a diferentes hormônios, dos quais trataremos mais tarde no caso dos processos patológicos. Em vez dos termos zona interna / externa, o par zona central / periférica também é usado.
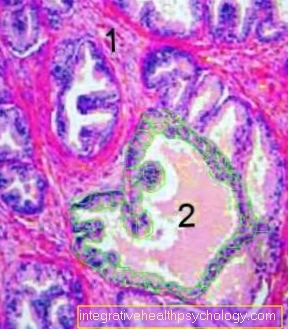
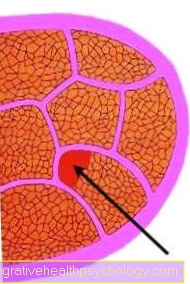
Representação microscópica da próstata
Esta figura mostra um corte fino da próstata, ampliado 10 vezes.
As glândulas individuais são delimitadas por muitas células epiteliais pequenas, marcadas em verde na glândula central (2). A secreção da próstata rosa claro freqüentemente preenche completamente o interior das glândulas. Além das glândulas, está o tecido conjuntivo fibroso no qual as células musculares lisas estão incrustadas como um cardume de peixes.
- tecido conjuntivo
- Próstata com células epiteliais marcadas em verde em alguns lugares
Doenças da próstata
Se você seguiu atentamente o tópico anterior, não haverá mais surpresas para a descrição dos processos patológicos típicos (patologias) ao redor da próstata!
Em primeiro lugar: todo homem tem próstata, um número relativamente grande da qual deveria ser classificado como "patológico" do ponto de vista médico, mas apenas uma fração dessas realmente causa sintomas! Este fato força o paciente a ponderar cuidadosamente entre o tratamento e o não tratamento.
Uma das doenças numericamente mais significativas nos homens é
- câncer de próstata maligno (câncer de próstata),
- Isso contrasta com uma doença benigna chamada “hiperplasia benigna da próstata” (BPH).
Os dois termos são freqüentemente confundidos na linguagem popular, pois ambos têm algo a ver com o crescimento do tecido da próstata.
Além desses elefantes médicos, carcinoma de próstata e hiperplasia benigna da próstata, existem outras doenças. Vale a pena mencionar a inflamação principalmente bacteriana da próstata (prostatite), bem como o termo genérico “prostatopatia”.
Leia mais sobre o assunto: Inflamação da próstata
Câncer de próstata
Do Câncer de próstata (Câncer de próstata) é um malicioso (maligno) Neoplasma (Neoplasia) na próstata (Próstata) e é o câncer mais comum em homens (25% de todos os cânceres em homens).
É uma doença do homem mais velho e geralmente ocorre primeiro depois dos 60 anos em.
O câncer de próstata pode ser classificado de acordo com sua aparência e localização. O câncer de próstata é um em aproximadamente 60% dos casos Adenocarcinoma e em 30% um carcinoma anaplásico. Em casos mais raros, o câncer de próstata se desenvolve a partir de outras células (Carcinoma urotelial, carcinoma de células escamosas, carcinoma de próstata) Macroscopicamente, o câncer de próstata aparece como um foco grosso, cinza-esbranquiçado no tecido glandular da próstata.
Na maioria dos casos (75%) esses focos estão localizados nas partes laterais da próstata (chamada zona periférica) ou na parte traseira (zona central) Em cerca de 5-10% o câncer está na chamada zona de transição da próstata e em 10-20% o local de origem não pode ser claramente identificado e nomeado.
Sintomas de câncer de próstata
O câncer de próstata geralmente não apresenta sintomas nos estágios iniciais, ou seja, no início da doença (assintomático) Se a doença estiver mais avançada, pode haver diferentes Desconforto ao urinar (micção) ou um ereção venha.
Isso inclui sintomas como micção frequente (Pollakiuria), em que apenas pequenas quantidades de urina são liberadas. Isso também pode ser doloroso (Disúria) Muitas vezes, a bexiga urinária não pode mais ser esvaziada adequadamente, o jato de urina está enfraquecido e há apenas mais o chamado gotejamento de urina (a urina só sai em gotas) ou interrupções no jato de urina. Se a bexiga não for esvaziada adequadamente, isso levará à urina residual na bexiga.
Se o câncer de próstata já estiver avançado, o sangue também pode ser encontrado na urina. Também pode ocorrer dor lombar. Eles são causados por metástases de câncer de próstata que frequentemente se espalham para os ossos.
Classificação
O câncer de próstata pode estar em diferentes estágios (I, II, III, IV) a serem agrupados. Isso é feito estimando o tamanho e extensão, bem como referindo-se a qualquer envolvimento de linfonodos e metástases.
Diagnóstico
O câncer de próstata é diagnosticado por meio de um histórico médico detalhado e exame urológico, bem como diagnósticos adicionais, como ultrassom e exames laboratoriais. O diagnóstico pode ser confirmado histologicamente por meio de uma biópsia, ou seja, uma amostra retirada da próstata. Além disso, investigações como Roentgen, Imagem de ressonância magnética e Cintilografia esquelética realizado para avaliar a extensão e o progresso em outros tecidos.
terapia
Existem várias opções de tratamento para o câncer de próstata. Dependendo da idade do paciente e do grau e tamanho do tumor, pode-se escolher se o tratamento deve ser realizado diretamente ou se é apenas esperar para ver. Com este assim chamado espera vigilante ou mesmo isso vigilância ativa o tumor é monitorado e controlado mais de perto para que outra forma de terapia possa ser usada a qualquer momento.
Se o estado geral do paciente for bom e a expectativa de vida for superior a 10 anos, pode-se realizar uma prostatectomia radical. Aqui, toda a próstata é removida até partes dos canais deferentes e da glândula vesicular. Da mesma forma, os nódulos linfáticos são removidos aqui. O tratamento com radiação é recomendado após a operação.
Se o estado geral do paciente não for bom o suficiente para uma operação, a radioterapia pode ser realizada isoladamente.
Se o câncer de próstata estiver muito avançado (estágios III e IV), a terapia de abstinência hormonal pode ser realizada. Isso raramente traz uma vantagem de sobrevivência, mas reduz outras complicações causadas pelo tumor. Se a terapia de abstinência hormonal falhar, a quimioterapia também pode ser usada. No entanto, isso só é usado como paliativo.
Inflamação da próstata
o Inflamação da próstata (Prostatite) é uma doença relativamente comum da próstata. Geralmente é desencadeada por bactérias gram-negativas, a inflamação causada pela bactéria é particularmente comum Escherichia coli. No entanto, doenças sexualmente transmissíveis, como por meio de Clamídia, Neisseria gonorrhoeae ou Tricomonas, 1 Prostatite desencadear.
É feita uma distinção entre a forma aguda e a forma crônica, que pode resultar de uma prostatite aguda persistente e não cicatrizada. Na maioria dos casos, a inflamação aguda da próstata é causada pelo surgimento de germes (infecção ascendente) através da uretra para os dutos da próstata. A inflamação é muito raramente hematogênica, isto é, é transportada para a próstata através do sangue ou quando a infecção se espalha de um órgão vizinho.
Os sintomas de inflamação são dor, que é geralmente um tanto monótona e causa pressão na área perineal. A dor pode irradiar para os testículos e ocorrer com mais frequência durante as evacuações. Também pode causar distúrbios ao urinar, ou seja, problemas ao urinar. Isso seria difícil e doloroso para urinar (Disúria), micção frequente em apenas pequenas quantidades (Pollakiuria) ou aumento da micção à noite (Nocturia).
No caso de inflamação aguda, também pode temperaturas elevadas e arrepios venha. Sintomas muito raros são piospermia (Pus na ejaculação) ou hemospermia (Sangue na ejaculação) e ema prostática (secreção turva da próstata emerge da uretra durante a micção).
A prostatite terá um histórico médico e exame clínico também Ultrassom da próstata e um Amostra de urina diagnosticado. Urofluxometria ou análise de ejaculação também estão disponíveis como opções diagnósticas.
Em casos agudos, a prostatite é tratada com antibióticos. Os inibidores de cotrimoxazol ou girase são usados principalmente aqui. Estes são administrados durante cerca de 2 semanas, no caso de complicações durante um máximo de 4 semanas. Se ocorrer retenção urinária durante a inflamação, é necessário o uso de um cateter suprapúbico, ou seja, a drenagem urinária através da parede abdominal. Se a prostatite for crônica, geralmente é mais difícil de tratar. Antibióticos, analgésicos, espasmoanalgésicos e bloqueadores do receptor alfa também são usados aqui.
Se houver um abscesso na próstata durante a prostatite, ele pode ser puncionado sob orientação de ultrassom. Se a prostatite crônica não responder à terapia, a remoção da próstata pode ser indicada.
Na forma aguda, é importante que os antibióticos sejam usados por um tempo suficientemente longo para prevenir a formação de prostatite crônica.
Aumento da próstata
o Aumento da próstata começa a partir dos 35 anos lento e a partir dos 70 anos é um para muitos homens alargamento benigno (hiperplasia benigna) da próstata. A próstata é conhecida por ser dividida em várias áreas e o aumento geralmente começa onde a uretra passa pela próstata (área periuretral).
Conclui-se que o aumento da próstata pressiona na uretra, se contrai e fecha Desconforto ao urinar pode vir. Por exemplo, o jato urinário está enfraquecido, a urina não pode ser completamente excretada e a urina residual permanece na bexiga, razão pela qual você tem que ir ao banheiro com mais frequência e até mesmo à noite. As consequências afetam os rins e podem prejudicá-los a longo prazo.
Até o momento, a causa do aumento da próstata não foi esclarecida e várias teorias são discutidas, variando de processos de metabolismo hormonal a interações entre o tecido da próstata.
A hiperplasia prostática pode ser dividida em 3 etapas que pode ser decomposta de acordo com as reclamações. O estágio I é caracterizado pela dificuldade de esvaziar a bexiga, que às vezes pode ser doloroso. Além disso, é mais comum que as pessoas afetadas tenham que ir ao banheiro à noite. As primeiras alterações também podem ser observadas no jato urinário ao urinar: o início da micção é mais difícil e o jato urinário não é mais tão forte quanto antes. Esse enfraquecimento do riacho pode ser reconhecido, por exemplo, se você ainda consegue urinar na cerca do jardim. No estágio I, entretanto, nenhuma urina residual permanece na bexiga e ainda é possível esvaziá-la completamente urinando.
Os estágios seguintes são caracterizados por sintomas progressivos. No início, uma urina residual de mais de 50 mililitros permanece na bexiga urinária (estágio II), então o dano ao rim causado pelo aumento da próstata torna-se manifesto (estágio III). A divisão nessas etapas ocorre após discussões e exames extensivos por parte do médico. Além da conversa e do exame físico, a ultrassonografia e os exames laboratoriais também são importantes.
o Terapia de aumento da próstata ocorre em pequenas ampliações inicialmente com medicação, em fases posteriores ou no caso de reclamações importantes, um remoção cirúrgica da próstata em questão. Se não for tratada, uma próstata aumentada também pode causar problemas adicionais. Isso inclui infecções do trato urinário que são desencadeadas por urina residual, mas também cálculos urinários dolorosos que ainda podem desencadear a estase urinária.
Em resumo, pode-se dizer que o aumento da próstata não é uma doença maligna ou deve ser vista como um estágio preliminar de uma doença maligna, mas pode desencadear alguns sintomas desagradáveis, por isso a terapia e a redução dos sintomas devem ser procuradas.
Teste de próstata
A próstata pode ser aberta por meio de um exame de palpação retal digital ser bem examinados e avaliados. Este exame é melhor feito deitado de lado. É importante que o paciente esteja o mais relaxado possível.
O examinador pode primeiro avaliar o ânus de fora. Em seguida, ele insere um dedo enluvado no ânus do paciente (retal-digital) Lubrificante é usado para isso. Devido à proximidade da próstata ao reto, a próstata pode ser facilmente sentida através da parede do intestino. O examinador avalia a condição (Consistente), a superfície e a forma da próstata. Este exame também presta atenção à função do músculo esfíncter e da membrana mucosa do reto. No final do exame, uma leve pressão sobre a próstata pode ser usada para provocar o surgimento de secreção da uretra. Esta secreção pode ser usada para análises posteriores.
Outro exame da próstata é a determinação do chamado Valor PSA em sangue. A abreviatura PSA significa Prostata-sespecífico-UMA.necessidade. Este antígeno é produzido na próstata. Na verdade, é parte da ejaculação, mas uma pequena quantidade também entra na corrente sanguínea e, portanto, pode ser determinada no sangue. Se o nível de PSA no sangue aumenta, aumenta a suspeita de uma alteração na próstata. O problema com este exame, no entanto, é que o valor também pode ser influenciado por outros fatores, como idade avançada, alterações benignas ou inofensivas (como prostatite) e as atividades esportivas e as relações sexuais podem ser aumentadas.
O valor PSA é dado em microgramas por litro (µg / l). O valor de referência é 4 µg / l. No entanto, a determinação do nível de PSA como método de rastreamento do câncer de próstata é muito controversa. No entanto, o valor é usado na terapia do câncer de próstata como um parâmetro de curso.