A síndrome da dor crônica
definição
A síndrome da dor crônica é geralmente entendida como uma condição de dor que dura mais de seis meses.
É importante diferenciar entre dor aguda e dor crônica.
A dor aguda dura apenas um curto período de tempo e está associada a um evento de dor. Por exemplo, a dor aguda ocorre quando você é ferido, mas termina quando a ferida cicatriza.
A dor crônica não é diretamente atribuível a um evento direto de dor. Assim, a dor crônica não tem função de advertência ou proteção como a dor aguda.

Freqüentemente, a dor crônica surge de uma dor aguda, por exemplo, quando a dor não foi tratada adequadamente. Como a dor não tem função direta nesse caso, a síndrome da dor crônica é vista como um quadro clínico independente. Além disso, um componente psicológico freqüentemente desempenha um papel decisivo.
A dor crônica pode ser o resultado de uma doença psicológica; ao mesmo tempo, a dor psicológica aguda também pode se transformar em dor crônica por meio de um componente físico adicional.
A síndrome da dor crônica não é uma doença rara. Mais de oito milhões de pessoas na Alemanha sofrem de dores crônicas. A terapia não é fácil porque a dor não pode ser causada por um evento específico. Na dor aguda, esse tipo de evento costuma ser fácil de tratar. Pacientes que sofrem de dor crônica devem, portanto, ser tratados com muitos métodos diferentes ao mesmo tempo.
Leia também mais sobre o assunto: Doente crônico e doença crônica
formar
Basicamente, você pode quatro tipos diferentes de dor diferencie cada um para um síndrome de dor crônica ser capaz de liderar.
Uma das causas da dor é a chamada dor psicogênica. Essa dor não é causada por lesão física, mas por danos à psique. Então, doenças mentais podem gostar depressão ou Delirante e Imaginação de medo também levam à dor que precisa ser tratada.
Dor neuropática surge de uma lesão ou dano ao próprio nervo. No corpo humano, os nervos têm a tarefa Percepção sensorial e de dor da periferia para o nosso cérebro. Se os nervos estão danificados, um desenvolverá experiência de dor intensa e permanente. As causas comuns de dor neuropática são Infecções viraistais como o Herpes zoster, ou diabetes ( diabetes).
Dor nociceptiva é a dor que sentimos quando nos machucamos. Por exemplo, acontece com um Corte na pele para a distribuição de substâncias que o incomodar irritar e causar dor. Se essa dor ocorrer por um longo período de tempo, os nervos são superestimulados e o chamado desenvolvimento Memória de dor. Esta é a base para a criação de um síndrome de dor crônica. As pessoas sentem dor nociceptiva igualmente quando há danos ao corpo órgãos internos verdade.
A última forma de dor é que dor miofascial. Isso vai do Musculatura e pode, por exemplo, em doenças reumáticas ocorrer.
Emergência
Independentemente da origem da dor aguda, ela sempre pode se tornar crônica se não for tratada ou tratada incorretamente. Freqüentemente, um componente psicológico também desempenha um papel decisivo na síndrome da dor crônica. O desenvolvimento pode ser melhor explicado com um exemplo.
Um paciente imaginário de 50 anos sofre de uma hérnia de disco, que causa dor nas nádegas que se irradia para as pernas. No estágio inicial, isso é chamado de evento de dor aguda. Por teimosia, ele ignora a dor e se recusa a ir ao médico na esperança de que a dor passe por si mesma em alguns dias. Só depois de meses o paciente vai ao médico que vai anotar e encaminhar ao ortopedista. Demora um total de seis meses para o diagnóstico final e a terapia serem alcançados.
Este exemplo mostra três maneiras diferentes de desenvolver a síndrome da dor crônica.
Por um lado, existe um componente psicológico crucial. Ao tirar uma licença médica, o paciente é indiretamente recompensado por sua dor, pois não precisa apenas ir trabalhar. Isso aumenta sua aceitação da doença. Além disso, o paciente percebe que não pode fazer nada sozinho a respeito da dor e desenvolve uma sensação de impotência ao longo do caminho. Essa atitude psicológica, em última análise, favorece o desenvolvimento de uma síndrome de dor crônica.
Os homens, em particular, vivem com a atitude de que muitos quadros clínicos diminuem apenas com a perseverança. Quando estão com dor, tomam medicamentos para a dor com muito menos frequência do que as mulheres. Mas essa condição de dor crônica e não tratada faz com que meu corpo se acostume com a dor e acredite que ela seja normal. Diz-se que o corpo desenvolve a chamada memória da dor. Isso é responsável pela cronificação da dor.
A causa final é a fixação física e mental na dor aguda à crônica. Apenas a ideia de sentir dor com um determinado movimento pode levar a uma percepção de dor no cérebro. A adoção constante de uma postura de alívio também pode levar ao desenvolvimento de uma síndrome de dor crônica.
Em resumo, todo paciente que sente dor há mais de um mês deve consultar um médico para tratar a dor e possivelmente a causa o mais cedo possível. O tratamento da dor aguda é muito mais fácil e eficaz do que o da síndrome da dor crônica. Portanto, deve-se evitar deixá-la evoluir para dor crônica.
Fatores acompanhantes
Além do principal sintoma de dor, podem ocorrer outros sintomas associados. A exaustão e o cansaço não são atípicos para esta doença. Além disso, a dor persistente pode, em alguns casos, causar náuseas e até vômitos.
Os sintomas psicológicos que o acompanham desempenham um papel que não deve ser negligenciado na síndrome da dor crônica. Os transtornos de ansiedade, depressão ou transtornos somatoformes são freqüentemente um sintoma que os acompanha. O transtorno somatoforme descreve um quadro clínico no qual existem transtornos físicos sem a presença de uma doença orgânica real.
Se uma situação estressante ocorreu antes do desenvolvimento da dor crônica ou se a dor for percebida como particularmente estressante, um transtorno de estresse pós-traumático pode se desenvolver.
Em alguns casos, pode ser difícil determinar se os sintomas psicológicos são uma reação associada à dor ou se são os fatores desencadeantes.
Fatores psicossomáticos
O princípio orientador da medicina psicossomática é vincular danos físicos ou sintomas à própria psique. Acredita-se que os sintomas físicos sejam desencadeados ou influenciados por fatores psicológicos.
A psique humana também desempenha um papel importante no desenvolvimento da dor crônica. Isso será explicado mais adiante sob o aspecto das causas.
Sua própria percepção da dor pode ser influenciada por eventos passados, bem como eventos atuais e muda a percepção de uma dor normalmente de curto prazo, de modo que se torne crônica.
Os fatores de risco psicológicos que podem apoiar essa cronificação são, por exemplo, estresse persistente ou outras experiências de dor no passado.
Curiosamente, inicialmente ignorar a dor ou o tratamento inconsistente da dor também pode desempenhar um papel importante em torná-la crônica conforme ela progride.
Você também pode estar interessado neste tópico: Dor psicossomática - você consegue imaginar a dor?
Os fatores psicológicos de proteção que têm um efeito positivo sobre a dor são o apoio social, especialmente de um parceiro. Além disso, uma atitude positiva e aceitação da dor podem ter um efeito curativo sobre ela.
causas
A síndrome da dor crônica é um quadro clínico muito complexo e os fatores causais ainda não são totalmente compreendidos. Freqüentemente, a causa exata da dor crônica também não pode ser encontrada.
No entanto, conhecemos alguns fatores que podem levar ao desenvolvimento de uma síndrome de dor crônica.
Por exemplo, a dor prolongada causada por acidentes, doenças tumorais ou amputações pode levar a certas mudanças no corpo. Como resultado, a dor não é mais um sintoma de uma doença superordenada, mas agora é uma doença em si.
A dor persiste mesmo se a doença subjacente original for considerada curada ou tratada adequadamente.
A dor neuropática, também conhecida coloquialmente como dor nos nervos, pode, se o tratamento inicial for inadequado, afetar a memória da dor. Isso cria uma dor crônica que é difícil de tratar.
Finalmente, o manuseio incorreto da dor, por exemplo, no caso de fixação extrema ou transtornos depressivos, pode levar a uma síndrome de dor crônica. Fatores psicológicos também podem desencadear dor crônica por conta própria sem que um distúrbio no corpo possa ser encontrado aqui.
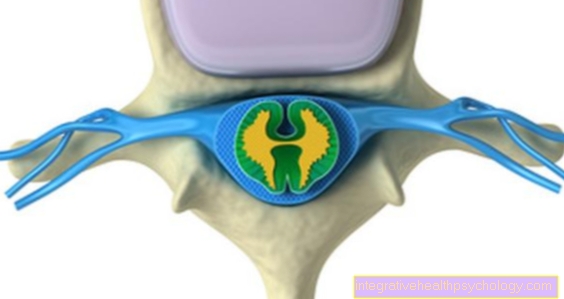
Estenose espinal

Na medicina, uma estenose é geralmente entendida como um estreitamento.
Na estenose do canal espinhal, o canal espinhal é estreitado, ou seja, o espaço na coluna em que corre a medula espinhal. A medula espinhal é um feixe de nervos que pode reagir com dor por meio de compressão.
Uma causa comum de estenose espinhal é uma hérnia de disco. O núcleo do disco pressiona a medula espinhal e causa dor.
Desde que não haja sintomas neurológicos, como paralisia ou distúrbios sensoriais nas costas, nádegas ou pernas, a estenose é geralmente tratada de forma conservadora. Isso inclui fisioterapia e analgésicos.
Apenas uma operação está disponível como a última etapa da terapia.
Leia mais em nosso tópico: Cirurgia de uma estenose espinhal
Se a dor não for tratada adequadamente, existe a possibilidade de que se torne crônica. Isso significa que o paciente ainda sente dor mesmo depois que a estenose espinhal foi resolvida com sucesso. Elas podem durar a vida toda e devem ser tratadas, já que a dor crônica muitas vezes pode levar à exaustão mental e depressão, e até mesmo ao risco de suicídio.
Síndrome de dor pélvica crônica
A síndrome da dor pélvica crônica descreve uma condição caracterizada por dor prolongada na região pélvica e na parte inferior das costas.
A doença ocorre com mais freqüência em homens após os 50 anos e faz parte formalmente do quadro clínico de inflamação bacteriana da próstata (prostatite), mesmo que a causa da síndrome da dor pélvica crônica não seja uma infecção bacteriana.
A síndrome da dor pélvica crônica é definida como dor na região pélvica que dura mais de três meses e é acompanhada por queixas de próstata. Além disso, é feita uma distinção entre uma forma inflamatória e uma forma não inflamatória da síndrome da dor pélvica crônica.
A causa exata não é clara e muitas vezes não pode ser totalmente explorada no paciente. Os sintomas são dor pélvica de mesmo nome, problemas para urinar e distúrbios da função erétil.
O diagnóstico é feito com base na história médica, juntamente com um exame físico da pelve e exame de urina. Além disso, o ejaculado pode ser examinado e um ultrassom transretal da próstata pode ser realizado. Durante esse exame, uma cabeça de ultrassom em forma de sonda é inserida no reto, o que melhora a resolução da próstata.
A terapia é limitada ao alívio dos sintomas. Por exemplo, podem ser administrados medicamentos para o desconforto ao urinar e analgésicos.
Classificação de acordo com ICD
A CID (Classificação Estatística Internacional de Doenças e Problemas Relacionados à Saúde) é um sistema de classificação de doenças usado internacionalmente. Essa padronização é importante para que se possa fazer diagnósticos uniformes. Ele também desempenha um papel crucial no faturamento com seguradoras de saúde.
A síndrome de dor crônica e suas subformas também estão listadas na CID. A distinção é feita precisamente de acordo com o histórico e a gravidade do quadro clínico. O problema é que as doenças mentais não estão listadas na CID. No entanto, a síndrome da dor crônica geralmente tem um componente psicológico.
Também está comprovado que o envolvimento psicológico na cronificação da dor tem papel decisivo na intensidade e no curso da doença. A CID foi, portanto, alterada em conformidade, de modo que as formas somática (física) e psicológica da síndrome da dor crônica sejam listadas. Nos vários subitens, é ainda especificado com mais detalhes se a doença mental veio primeiro e depois a doença física ou vice-versa.
Somente por meio dessas distinções exatas é possível padronizar o diagnóstico médico e a terapia em nível internacional.
Classificação de acordo com Gerbershagen
Com a classificação de Gerbershagen, a cronificação da dor pode ser categorizada com mais precisão. A divisão inclui cinco eixos diferentes, cada um dos quais dividido em três fases. O estágio 1 mostra o melhor prognóstico, enquanto o estágio 3 é dado aos distúrbios de dor mais graves.
O primeiro eixo descreve o curso temporal das condições de dor.Ao fazer isso, deve-se prestar atenção se a dor ocorre sempre ou apenas temporariamente e se a intensidade da dor muda ou se a dor é continuamente a mesma. Se a dor for particularmente forte, ela é referida como estágio 3. Se a dor ocorrer apenas de forma intermitente e for fraca em intensidade, isso é referido como estágio 1.
O segundo eixo trata da localização da dor. Se o paciente pode atribuir claramente a dor a uma região do corpo, então ele está no estágio 1. No caso de dor difusa e não localizável em todo o corpo, o paciente é designado estágio 3.
Em terceiro lugar, trata-se do comportamento de consumo de medicamentos para a dor. Acima de tudo, é dada atenção ao fato de haver uma overdose ou abuso de medicamentos. Se esse for o caso por um período mais longo, é denominado estágio 3. Com a automedicação adequada e relacionada à dor, o paciente é classificado no estágio 1.
O quarto eixo descreve até que ponto um paciente precisa de ajuda médica. É dada atenção especial se ele visita regularmente um médico (geralmente o médico de família) quando necessário ou, principalmente por desespero, visita muitos centros médicos diferentes em intervalos curtos. No primeiro caso, isso corresponde ao estágio 1 de acordo com Gerbershagen, no segundo, ao estágio 3.
O quinto e último eixo trata do ambiente social do paciente. Se este for estável ou apenas marginalmente sobrecarregado de problemas, este é o estágio 1. Se a estrutura familiar foi quebrada e o paciente não está integrado na vida profissional e na sociedade, isso fala para o estágio 3.
Em suma, a classificação da cronificação da dor de Gebershagen oferece um sistema de classificação multidimensional a partir do qual podem ser lidos os sintomas e o manejo da doença pelo paciente. No entanto, deve-se garantir que os limites entre os estágios sejam frequentemente fluidos e que uma divisão nem sempre seja precisa.
Pensão para síndrome de dor crônica
Se o paciente não puder mais trabalhar devido à dor crônica, mesmo com terapia extensiva, os seguintes tipos de pensão podem ser solicitados. Por outro lado, uma pensão por invalidez pode ser uma possibilidade. Isso é chamado de “completo” se o paciente só pode trabalhar três horas ou menos por dia e classificado como “parcial” se um tempo de trabalho de três a seis horas é possível.
A pensão de invalidez é limitada a um determinado período e deve ser prorrogada novamente depois de expirada.
No caso de ser apresentado um pedido de pensão de invalidez, é necessário realizar alguns exames médicos e certificar-se de que a dor não pode ser melhorada com medidas de reabilitação.
Por outro lado, se você tem deficiências graves devido a dores crônicas, pode solicitar uma pensão por velhice para pessoas com deficiências graves. Isso significa que a pensão normal de velhice pode ser solicitada mais cedo. Para fazer isso, no entanto, uma deficiência grave deve primeiro ser certificada.
Grau de deficiência (GdB) na síndrome de dor crônica
O GdB (grau de deficiência) é uma variável medida padronizada para quantificar o grau de deficiência em pessoas com doenças físicas ou mentais.
Na maioria dos casos, o GdB é determinado pelo departamento de pensões. O GdB é medido em uma escala de 0 a 100, com 0 ou quase nenhuma restrição e 100 uma deficiência grave.
De um modo geral, a partir de um valor de 50, fala-se de uma pessoa com deficiência grave. O GdB é geralmente baseado na doença subjacente e nas restrições funcionais resultantes.
Existem muitos tipos diferentes de deficiências em relação à síndrome da dor crônica. Se os sintomas da doença de base não são particularmente graves e a dor resultante dificilmente leva a restrições na vida diária, o paciente não atinge um valor superior a 20. Se, por outro lado, a doença de base é grave, por exemplo, câncer, e o paciente não consegue mais fazê-lo para sustentar de forma independente, ele é freqüentemente classificado como gravemente deficiente.
O GdB, portanto, desempenha um papel importante na concessão de benefícios sociais e é uma medida não vinculativa da gravidade de uma doença.
terapia
O objetivo da terapia deve ser combater a causa raiz da dor crônica. Por ser muitas vezes difícil, a terapia deve levar ao aumento da qualidade de vida do paciente e não focar apenas na redução da intensidade da dor.
Também é tarefa do médico assistente reconhecer precocemente as alterações psicológicas, como humor depressivo ou distúrbios do sono, e tratá-los.
A escolha da medicação para a dor depende se a dor é nociceptiva, ou seja, originada do tecido, ou neuropática, originada dos nervos. Se você tem dor nociceptiva, pode dar analgésicos como o ibuprofeno e, se necessário, opioides.
A dor neuropática pode ser tratada com anticonvulsivantes como gabapentina ou pregabalina (Lyrica).
Se os fatores psicossomáticos desempenham um papel na síndrome da dor crônica, a terapia medicamentosa por si só não é suficiente para tratar a dor de maneira ideal.
A terapia psicossocial na forma de terapia comportamental ou terapia de orientação de atenção para apoiar a medicação é recomendada aqui.
Em geral, o tratamento da síndrome da dor crônica deve consistir sempre na combinação de medidas medicamentosas e não medicamentosas, se possível.
Você também pode estar interessado neste tópico: Anestesia de condução
Terapia após um acidente
Os acidentes são um importante fator desencadeante da síndrome da dor crônica. A dor prolongada de lesões ou processamento incorreto da dor pode levar a mudanças no corpo que não são totalmente compreendidas e com as consequências da síndrome da dor crônica.
Portanto, é importante não apenas tratar o dano físico após um acidente traumático, mas também dar ao paciente a oportunidade de processar o que experimentou. Se isso não acontecer, os acidentes também estão associados a transtornos de estresse pós-traumático.
Isso pode prejudicar o processamento da dor e do trauma, e a dor persiste mesmo após a cura de todos os ferimentos físicos. Típico do transtorno de estresse pós-traumático são sentimentos profundos de perda de controle, desespero e impotência.
previsão
No caso da síndrome da dor crônica, a função protetora que a dor exerce em pessoas saudáveis fica em segundo plano e a dor crônica torna-se seu próprio quadro clínico.
A definição de síndrome de dor crônica é a dor que dura de três a doze meses e não mostra sinais de limite de tempo. Portanto, o prognóstico para a cura completa dessa doença é ruim, especialmente porque não existe uma terapia que possa tratar especificamente a causa da dor.