Terapia de um ataque cardíaco
Ordem da terapia
o Sequência de intervenções terapêuticas No caso de um ataque cardíaco agudo (infarto do miocárdio), o seguinte procedimento deve ser seguido:
- Medidas gerais (proteção da vida)
- Terapia de reperfusão (reabertura fechada Artérias coronárias)
- Profilaxia de retrombose coronária
- Terapia de complicações
Uma outra distinção é feita entre as medidas no Fase pré-hospitalizaçãoou seja o tempo antes de o paciente chegar ao hospital, e o Fase hospitalaronde o paciente está no hospital.
As medidas gerais idealmente ocorrem durante a fase de pré-hospitalização, ou seja, antes do hospital.

Ilustração de um ataque cardíaco
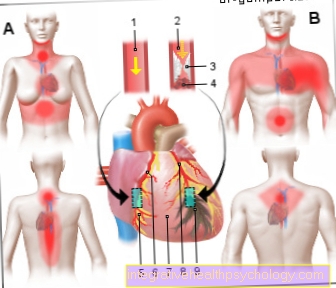
Ataque cardíaco (HI)
Infarto do miocárdio (MI)
- Artéria coronária saudável
(Artéria coronária)
Artéria coronária - Artéria ocluída
Placa aterosclerótica
com coágulo de sangue (Trombo) - Depósitos de gordura (placa)
- Coágulo sanguíneo -
trombo - Tecido muscular saudável
- Artéria coronária direita -
Artéria coronária dextra - Pericárdio -
Pericárdio - Artéria coronária esquerda -
Artéria coronária esquerda - Tecido muscular destruído
(Área de enfarte com morte celular)
Áreas típicas de dor em um ataque cardíaco:
Mulher - tórax, abdômen superior, pescoço,
Mandíbula, coluna, costas,
Regra NAN (nariz - braço - umbigo)
Homem - peito, estômago,
Emanação no braço e ombro,
Mandíbula inferior, costas
Uma visão geral de todoss imagens do Dr. podem ser encontradas em: ilustrações médicas
Tratamento após um ataque cardíaco
Na situação aguda de um ataque cardíaco, medicamentos vasodilatadores (por exemplo, o spray nitro) e oxigênio são administrados primeiro. Como resultado, as células do músculo cardíaco são melhor fornecidas novamente. Também devem ser administrados analgésicos. Em seguida, é importante remover ou alargar o ponto estreito dos vasos coronários. Isso geralmente é feito por meio de um stent ou bypass. Dependendo das consequências de longo prazo, diferentes drogas são administradas. Os anticoagulantes são projetados para evitar a formação de coágulos sanguíneos no caso de arritmias cardíacas. Também existem medicamentos que previnem essas arritmias. Usar um marca-passo também ajuda. Se o coração estiver tão danificado que poderia parar por si mesmo, faz sentido instalar um desfibrilador. Se a insuficiência cardíaca ocorrer como resultado de um ataque cardíaco, geralmente são prescritos glicosídeos cardíacos (digitálicos). Diuréticos (comprimidos de água) também são úteis, pois aliviam o coração. Dependendo da doença subjacente ao infarto, isso também pode ser tratado. Os medicamentos anti-hipertensivos fazem sentido quando os valores da pressão arterial estão muito altos. As estatinas trazem os lipídios do sangue de volta ao equilíbrio.
Terapia imediata / terapia aguda
À menor suspeita de um ataque cardíaco é um admissão imediata na clínica com a ambulância de emergência sob cuidados médicos e, em seguida, hospitalizado necessário. O objetivo do transporte imediato para o hospital é iniciar um Terapia de reperfusão dentro de 12 horas após o início do infarto, de modo que o Danos no músculo cardíaco pode ser contido tanto quanto possível pelo infarto.
Quanto mais rápido o bloqueado Artéria coronária é reaberto e a circulação sanguínea é restaurada, quanto menos Tecido muscular do coração morre e menos complicações surgem do ataque cardíaco. O lema da terapia de ataque cardíaco agudo é: "tempo é músculo" (O tempo são células musculares).
Certas medidas iniciais devem ser tomadas imediatamente. A pessoa em questão deve estar com parte superior do corpo levantada ser armazenado e oxigênio deve ser alimentado por uma sonda nasogástrica para fornecer oxigênio ao coração danificado. Monitoramento consistente do Frequência cardíaca, do Ritmo do coração, do Saturação de oxigênio e des Pressão arterial através de um monitor ou um eletrocardiograma (EKG) é necessário. Pode ser necessário o uso de surtos elétricos (Desfibrilação) ser uma ameaça à vida Arritmia cardíaca ou para tratar a fibrilação ventricular.
Um ataque cardíaco é grave na maioria dos casos Dorcausado por analgésicos (Analgésicos) também devem ser amamentados como terapia aguda. Para isso principalmente opiáceo sobre a veia dado. Também ser Sedativospor exemplo. Benzodiazepínicos (sedativos) administrados, que amortecem os estados de agitação (por exemplo, medo, inquietação). Nitratos (por exemplo. Nitroglicerina) são administrados para aliviar o coração e também têm um efeito benéfico na dor de ataque cardíaco. A administração precoce de beta-bloqueadores (por exemplo, Esmolol) pode prevenir arritmias cardíacas e insuficiência cardíaca esquerda (as complicações mais comuns após um ataque cardíaco). Além disso, o Trabalho de coração (Frequência cardíaca) Bloqueadores beta diminuiu a velocidade. Isso leva a uma redução na necessidade de oxigênio do coração e, portanto, na extensão em que o músculo cardíaco é danificado pelo ataque cardíaco. O presente instantâneo de Ácido acetilsalicílico (BUNDA) também apareceu quando houve suspeita de ataque cardíacoEu Estudos mostram uma redução da taxa de mortalidade de mais de 20 por cento. Mas não só Ácido acetilsalicílico é usado para prevenir a re-formação de um trombo (Coágulos sanguíneos), mas também os medicamentos heparina e prasugrel ou ticagrelor.
O crescimento de um trombo existente causando desconforto ao paciente pode resultar do uso de Heparina ser contido. Aumenta os efeitos do que está presente no sangue Antitrombina IIIque inibe a coagulação do sangue, evitando a dissolução (Fibrinólise) de um agregado de plaquetas.
Se o Pressão arterial se você tiver um ataque cardíaco é baixo ou a suspeita de um Ataque cardíaco direito a administração de fluidos pela veia também faz parte da terapia aguda. Em alguns casos, é necessário tomar medicamentos contra náusea e Vomitar (Antieméticos) (por exemplo, metoclopramida).
Terapia medicamentosa para dissolução (Lysis) do coágulo sanguíneo deve ser iniciado o mais cedo possível em um ataque cardíaco agudo. A terapia de lise é menos eficaz quanto mais tempo atrás ocorreu o ataque cardíaco. este Drogas de lise inibir o próprio corpo Coagulação sanguínea por todo o corpo e, portanto, pode levar a um sangramento intenso (por exemplo, de uma doença previamente não reconhecida Úlcera gástrica) Portanto, após um Terapia de lise ser monitorado de perto.
Terapia de reperfusão
Se o ataque cardíaco for certo e levar muito tempo para transportar o paciente para o hospital, um Terapia trombolítica ser iniciado pelo médico de emergência (para terapia trombolítica ver abaixo). Também é importante tratar as complicações que surgem durante o transporte para o hospital e acompanhar outras medidas na clínica.
Uma vez que o paciente está no hospital, eles começam Intervenções da fase hospitalar.
As medidas gerais já iniciadas são realizadas sob vigilância circulatória médica intensiva e em Prontidão para ressuscitação (Prontidão para ressuscitação) continuou.
UMA terapia de reperfusão rápida reabrir as embarcações tem prioridade máxima:
A abordagem de terapia conservadora para ataques cardíacos representa o Trombolistoterapia Aqui, os ativadores da fibrinólise são administrados por infusão:
o Medicamento
- Estreptoquinase
- Alteplase (r-t-PA) ou
- Reteplase (r-PA)
causar a dissolução de coágulos sanguíneos (trombólise). Fala-se de lise sistêmica, já que a medicação necessária acabou veia administrado e chegar às artérias coronárias através do sistema de vasos sanguíneos.
Os requisitos para esta terapia são:
- um ataque cardíaco recente que começou há não mais de 6 horas
- mudanças visíveis no EKG tal como
- a ausência de contra-indicações (contra-indicações) ao tratamento.
Um acompanhante Terapia de heparina, que também serve para dissolver o trombo, melhora o resultado da lise.
Em aproximadamente 70-85% dos casos tratados, a reabertura do vaso é observada dentro de 90 minutos após a infusão. A fibrinólise pode reduzir a mortalidade nos primeiros 35 dias após o infarto agudo em 50%.
Os critérios físicos (clínicos) para revascularização bem-sucedida são o desaparecimento da dor no peito e a normalização do Segmento ST no ECGque foi previamente aumentado pelo infarto. Esses sinais clínicos são critérios indiretos para monitorar o sucesso da terapia. A angiografia coronária (visualização da patência das artérias coronárias) fornece evidência direta do sucesso da terapia.
Em 20-25% dos casos, o vaso coronário é fechado novamente após a terapia de lise. Portanto, após o término desta terapia, todos os pacientes devem ser transferidos para um centro de cardiologia, onde é realizada uma angiografia coronária para verificar o estado vascular. Uma reabertura possivelmente necessária do recipiente selado novamente pode ser conectada imediatamente, se necessário.
As contra-indicações que falam contra a terapia de lise são:
- Úlcera gástrica e Úlcera intestinal (úlcera)
- Sangramento de fundo
- dor de cabeça aguda
- História médica de distúrbios hemorrágicos
- um derrame há menos de 6 meses (apoplexia) e
- uma operação com menos de 1-2 semanas antes ou um acidente.
Se essas doenças ou condições estiverem presentes, nenhuma terapia fibrinolítica deve ser realizada porque uma complicação hemorrágica com risco de vida deve ser esperada.
Medicação após um ataque cardíaco
Após um ataque cardíaco, é necessário iniciar a terapia medicamentosa para prevenir outro ataque cardíaco. Os medicamentos básicos para o tratamento são os chamados inibidores da agregação plaquetária, que previnem o acúmulo de plaquetas sanguíneas (Plaquetas) e, assim, evitar que um novo coágulo de sangue desencadeie outro ataque cardíaco. Representantes bem conhecidos deste grupo de drogas são, por exemplo, o ácido acetilsalicílico (BUNDA), Clopidogrel, prasugrel, ticagrelor, abciximab ou tirofiban. Os efeitos colaterais dessas drogas são um risco aumentado de sangramento no trato gastrointestinal, se ingeridas continuamente, e sangramento abundante mesmo em lesões menores.
Outro grupo de medicamentos chamados anticoagulantes (Anticoagulantes) são usados na terapia de um ataque cardíaco, especialmente se o ventrículo esquerdo estiver afetado ou se houver fibrilação atrial. Anticoagulantes como fenprocumon (Marcumar®), Varfarina, dabigatrana ou rivaroxabana reduzem a capacidade de coagulação do sangue. Durante o tratamento com anticoagulantes, devem ser realizados exames de sangue regulares para garantir que os fatores de coagulação do sangue são ideais. Os efeitos colaterais são sangramento do nariz e gengivas e, se ingerido continuamente, há risco de osteoporose (perda óssea).
Os medicamentos que reduzem a pressão arterial também são usados na terapia de ataque cardíaco. Estes incluem bloqueadores beta, inibidores da ECA e bloqueadores do receptor da angiotensina. Os bloqueadores beta são usados para prevenir outro ataque cardíaco ou a ocorrência de fibrilação ventricular. Os betabloqueadores, como atenolol, bisoprolol, metoprolol ou propanolol, reduzem o pulso, o que significa que o coração usa menos oxigênio e diminui a pressão arterial. Os bloqueadores beta também podem causar efeitos colaterais indesejáveis, como uma interrupção da condução do coração, a condução do coração pode ser criticamente diminuída e os bloqueadores beta podem ter um efeito de estreitamento dos brônquios. Por esse motivo, pessoas com insuficiência cardíaca grave ou asma brônquica alérgica não devem ser tratadas com betabloqueadores. Os inibidores da ECA também reduzem a pressão arterial e também têm um efeito positivo no crescimento da parede dos vasos sanguíneos e das células do músculo cardíaco após um ataque cardíaco. Se, além de um ataque cardíaco, houver diabetes mellitus ou insuficiência cardíaca, os inibidores da ECA como captopril, enalapril ou ramipril são os medicamentos de primeira escolha. O efeito colateral mais comum dos inibidores da ECA é uma forte vontade de tossir, que em alguns casos leva à descontinuação do medicamento ou à mudança para bloqueadores do receptor da angiotensina (efeitos muito semelhantes aos inibidores da ECA).
As estatinas também desempenham um papel na terapia do infarto do miocárdio. As estatinas inibem a produção de colesterol no fígado e, assim, reduzem a concentração do excesso de colesterol no corpo que se deposita nas paredes dos vasos sanguíneos e os bloqueia. Este mecanismo é considerado a principal causa de ataques cardíacos. Os efeitos colaterais das estatinas incluem problemas gastrointestinais, danos ao fígado e dores musculares, bem como efeitos colaterais psicológicos (como agressividade, perda de memória e falta de concentração), razão pela qual é necessária supervisão médica cuidadosa ao tomar estatinas.
Você também pode estar interessado nos seguintes tópicos: Remédios para pressão alta
Cateter cardíaco
O padrão ouro do tratamento do infarto do miocárdio é a angiografia coronária transluminal percutânea (PTCA) / Intervenção coronária percutânea (PCI), um tratamento com um cateter.
Estudos mostram que essa opção de terapia tem melhores resultados no que diz respeito à recuperação do paciente do infarto do miocárdio e sobrevivência após um ataque cardíaco do que a terapia de trombólise pura (dissolvendo o tampão que fecha a artéria coronária), por isso o PTCA é preferível à lise.
No entanto, se as possibilidades técnicas (laboratório de cateter cardíaco) para realizar uma intervenção por cateter no local não estiverem disponíveis e o transporte do paciente para o centro cardíaco mais próximo estiver associado a uma viagem muito longa, a terapia de lise imediata é a terapia de escolha.
A PTCA aguda com ou sem implante de stent é indicada para pacientes que sofreram um ataque cardíaco com ou sem alterações de ECG e para pacientes com angina de peito instável. Todos os três grupos se beneficiam da intervenção coronária.
É absolutamente necessário realizar uma PTCA mesmo após uma terapia de lise, uma vez que 20% de todos os pacientes tratados com sucesso com trombólise sem quaisquer outras medidas invasivas, ou seja, sem PTCA, tem outro ataque cardíaco durante 4-8 semanas.
Mais informações sobre este tópico podem ser encontradas em: Cateter cardíaco
Stent
No caso de um enfarte agudo do miocárdio, é desejável que seja efectuado um exame por cateter cardíaco na pessoa em causa nos primeiros 60 a 90 minutos após o ataque cardíaco. A intervenção coronária percutânea primária (PCI) não é apenas útil para fazer um diagnóstico, o cateter também é usado para a terapia de infarto do miocárdio, limpando novamente as artérias coronárias bloqueadas.
Após a anestesia local, um tubo plástico muito fino é empurrado através de uma artéria em direção ao coração por meio de um pequeno local de punção na região da virilha ou no braço. Um stent (pequeno tubo com estrutura em treliça, geralmente feito de metal) pode ser inserido no vaso com esse cateter para evitar que o vaso seja fechado novamente. Na ponta do cateter há um balão inflável externamente no qual o stent fica firmemente dobrado. Assim que o cateter for avançado até o ponto estreito da artéria coronária, o balão é inflado, alargando o ponto estreitado. Ao mesmo tempo, a malha metálica do stent se desdobra. A pressão do balão pressiona o stent contra a parede do vaso e permanece lá como um elemento estabilizador na parede alargada do vaso. Para evitar que o stent seja reconhecido pelo organismo como um corpo estranho e, assim, promover um novo bloqueio das artérias, os stents que liberam continuamente o medicamento e o levam para o sangue (os chamados "stent farmacológico") Como resultado, o risco de que as seções de vasos alargadas do stent fiquem novamente fechadas diminuiu para menos de dez por cento. A colocação de um stent é bem-sucedida em 95 por cento dos casos, a probabilidade de um novo fechamento é dada principalmente nos primeiros seis meses. Nesse caso, entretanto, um novo stent geralmente pode ser inserido.
Você também pode estar interessado neste tópico: Implante de um stent após um ataque cardíaco
Cirurgia de bypass
Em uma operação de bypass, um desvio é embutido, por assim dizer, para uma artéria coronária bloqueada. Para isso, geralmente se usa o próprio vaso sanguíneo do corpo (por exemplo, da perna). Ele está conectado à artéria principal e à artéria coronária por trás da constrição. Isso permite que o sangue flua pela área bloqueada e forneça nutrientes ao tecido. A cirurgia de bypass geralmente é feita com o tórax aberto. Uma incisão na pele é feita e o tórax ósseo é aberto para que o cirurgião possa chegar ao coração. A operação geralmente é realizada na máquina coração-pulmão. Nesse caso, a máquina pode assumir a função de bombear do coração por um determinado período de tempo. O próprio coração pode ser imobilizado com medicação por muito tempo. Isso torna a operação muito mais fácil e aumenta a precisão. Sem uma máquina de coração-pulmão, o bypass é primeiro conectado à artéria coronária afetada. A artéria principal do corpo é então parcialmente fechada com uma pinça. Desta forma, o bypass pode ser conectado à artéria principal sem que o sangue saia do orifício a cada batimento cardíaco. Depois que o vaso foi costurado com sucesso, a braçadeira é removida novamente. Dependendo da técnica cirúrgica, a cirurgia de revascularização leva de três a oito horas. É sempre realizado sob anestesia geral.
Você também pode estar interessado neste tópico: Bypass do coração
Terapia de longo prazo
Um acompanhante terapia anticoagulante de longo prazo deve ser feito para neutralizar o acúmulo de plaquetas. Drogas adequadas são Ácido acetilsalicílico (por exemplo, Aspirin ®) tal como Clopidogrel (por exemplo, Plavix ®), que pertencem ao grupo dos inibidores da agregação plaquetária, ou seja, a aglomeração, que deve impedir a aglomeração das plaquetas. A mortalidade dos pacientes no primeiro ano após o ataque cardíaco é reduzida em 15% com essas medidas terapêuticas, o risco de um novo ataque cardíaco em 30%.
Se houver coágulos sanguíneos (trombos) no ventrículo esquerdo que foram confirmados por ecocardiografia (eco do coração / ultrassom cardíaco), está indicada terapia medicamentosa, que neutraliza as substâncias promotoras da coagulação no plasma sanguíneo. Sirva para isso Cumarinas (Grupo de anticoagulantes (anticoagulantes), Marcumar®), que são usados por pelo menos três meses. O risco de os trombos se soltarem do ventrículo e flutuarem para as artérias cerebrais com o AVC subsequente é reduzido com a ingestão de cumarina.
Duração da terapia
Existem muitas maneiras diferentes de tratar um ataque cardíaco. Dependendo do tipo, tamanho e complicações do infarto, diferentes terapias são combinadas. A terapia aguda, que geralmente ocorre na ambulância, consiste em oxigênio, medicamentos vasodilatadores e analgésicos. Então, a causa do ataque cardíaco deve ser eliminada o mais rápido possível em um hospital. Isso geralmente ocorre em uma artéria coronária bloqueada. O fluxo sanguíneo anteriormente perturbado é assegurado novamente por meio de uma operação de bypass ou a inserção de um stent (uma tela de arame que mantém o vaso aberto). Essas operações agora são tratamentos de rotina e geralmente duram apenas 30 minutos (operação de stent) a 8 horas (operação de bypass). Dependendo das complicações de longo prazo que ocorrem, isso pode ser seguido por tratamentos com medicamentos que duram anos para a vida. Para arritmias cardíacas, anticoagulantes e medicamentos que mantêm o ritmo correto geralmente devem ser tomados pelo resto da vida. Alternativamente, um marca-passo pode ser usado. Isso dá ao coração uma freqüência cardíaca fixa por meio de impulsos elétricos. Se ocorrer insuficiência cardíaca, também deve ser tratada com medicamentos para o resto da vida.
Terapia de um ataque cardíaco silencioso
O ataque cardíaco silencioso é tratado como qualquer ataque cardíaco normal. Geralmente, apenas a administração de analgésicos pode ser evitada, uma vez que um ataque cardíaco silencioso é caracterizado pela ausência da dor típica. Enquanto o ataque cardíaco está ocorrendo e imediatamente após, a terapia consiste inicialmente na administração de oxigênio e na elevação da parte superior do corpo. Devido à parte superior do corpo levantada, não há muito fluxo de sangue de volta para o coração, de modo que este é um pouco aliviado. Os nitratos, ou vasodilatadores, são administrados na veia ou em spray na língua. Também devem ser administrados anticoagulantes. Tal como acontece com um ataque cardíaco "normal", a constrição no vaso sanguíneo deve ser removida no próximo hospital. Isso geralmente é feito com um stent. Alternativamente, a cirurgia de bypass pode ser considerada. Uma vez que ataques cardíacos silenciosos são frequentemente baseados em doenças não cardíacas (ou seja, não originadas do coração), como diabetes mellitus (diabetes), isso deve ser tratado principalmente. Isso pode evitar mais danos a longo prazo ou um novo ataque cardíaco. Também complicações como arritmias cardíacas e um Insuficiência cardíaca (Insuficiência cardíaca) deve ser tratada com medicamentos e monitorada cuidadosamente nos anos seguintes.
Você também pode estar interessado no seguinte tópico: Ataque cardíaco silencioso
Como você pode prevenir outro ataque cardíaco?
Para prevenir outro ataque cardíaco, deve-se, acima de tudo, tratar a doença de base existente. Muitas vezes, são problemas cardíacos, mas a pressão alta também pode ser diabetes ("Diabetes") ou um desequilíbrio nos níveis de lipídios no sangue. Todas essas doenças podem ser corrigidas com medicamentos. Também é aconselhável participar de um programa de reabilitação após um ataque cardíaco. Cursos de treinamento em todos os aspectos da saúde cardiovascular acontecem aqui. Além disso, você aprende a aliviar lenta e cuidadosamente seu próprio corpo após um ataque cardíaco. A atividade física e o treinamento, em particular, evitam outro ataque cardíaco a longo prazo. Uma dieta balanceada também é útil.
Leia também nosso tópico: Como você pode prevenir um ataque cardíaco?
Diretrizes
Diretrizes médicas são desenvolvidos sistematicamente Assistência na tomada de decisão sobre o procedimento médico adequado para problemas de saúde especiais e fornecer um Orientação em termos de Tratamento de doenças As diretrizes atuais são fornecidas pelo Sociedade Alemã para cardiologia- Heart and Circulatory Research e.V. publicado e distinguir um na terapia Ataque cardíaco entre infartos com certas características no eletrocardiograma (com um Elevação do segmento ST, STEMI) e sem (sem elevação de ST, NSTEMI) O ataque cardíaco com mudanças no EKG (IAMCSST) é o evento mais sério, pois geralmente é causado pelo fechamento completo de um Artéria coronária é causado.
As diretrizes afirmam que o primeiro objetivo terapêutico neste tipo de infarto é o mais possível reabertura antecipada do vaso fechado, quer mecanicamente usando um Cateter ou medicinal (Fibrinólise) O método de escolha para um STEMI agudo é este Restauração da circulação sanguínea do músculo cardíaco significa Cateter cardíaco (ICP, intervenção coronária percutânea) O uso dos chamados Stents farmacológicos (Stents farmacológicos) recomendados, a menos que o paciente tenha risco aumentado de sangramento devido a outras condições médicas. Nesse caso, os stents de metal puro devem continuar a ser preferidos. Segundo a diretriz, quanto mais precoce for o tratamento, maiores serão as chances de coração a Ataque cardíaco sobrevive com poucos danos. A diretriz sobre infarto do miocárdio também diferencia entre os vários Tipos de terapia por cateter. O acesso do cateter através do Artéria do braço deve ser preferido, mas apenas se o médico assistente tiver experiência suficiente com essa abordagem. A taxa de Complicações e Sangrando estão na entrada no Braço diminuído em comparação com o acesso do cateter através do Artéria da perna.
Uma forma de Terapia de ataque cardíaco Sobre cateteres especiais também é mencionado nas diretrizes. o Trombos (O tampão de sangue que fecha o vaso, o que leva ao ataque cardíaco) pode ser sugado imediatamente por meio de cateteres especiais. Depois de um sucesso renascimento após um Parada cardíaca é a recomendação da diretriz Para resfriar pessoas afetadas (hipotermia terapêutica) Recentemente incluído nas diretrizes Medicamento são dois Medicamentos antiplaquetários (Prasugrel e Ticagrelor), estes inibem a aglomeração de plaquetas sanguíneas e são frequentemente chamados de "anticoagulante"Os dois novos medicamentos destinam-se a dar ao antigo Clopidogrel medicamentoso ser preferido no futuro.
Também uma recomendação sobre o Mudança de estilo de vida pode ser encontrada nas diretrizes. Especialmente isso Fumaça deve ser interrompido imediatamente por pessoas com risco aumentado de ataque cardíaco.