espondilite anquilosante
Sinônimos em um sentido mais amplo
Espondilite anquilosante (EA), espondilite anquilosante, espondilartropatia
Reumatismo, Artrite reumatoide, Artrite psoriática, metotrexato
Inglês: Espondilite anquilosante
definição
A doença de Bechterew é uma das doenças reumáticas inflamatórias mais comuns. Pertence ao grupo das chamadas espondiloartropatias, às quais i.a. também incluem artrite psoriática, artrite inflamatória intestinal, artrite de Lyme (borreliose), febre reumatóide e artrite pós-estreptocócica reativa.

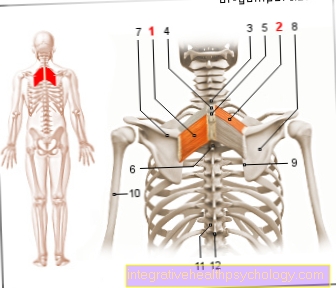
As alterações inflamatórias são encontradas principalmente na área do Coluna e para o Articulações sacrais e ilíacas (Junta SI). Em 20-50% dos pacientes, há outros conforme a doença progride Juntas (por exemplo. a articulação do quadril e articulação do joelho).
20% dos pacientes também sofrem de inflamação de:
- Ligações do tendão (entesopatia)
- olho
- Intestinos
- coração
- rim e
- pulmão.
história
A doença foi descoberta pela primeira vez em 1884 por Adolf Strümpell de Leipzig com base em dois pacientes com um enrijecimento completo da coluna e das articulações.
Mais relatórios seguidos de Vladimir von Bechterew (1886-1927) de São Petersburgo e de Pierre Marie de Paris.
causa raiz
A causa da doença de Bechterew é desconhecida. É conhecida a associação da doença com características genéticas, em particular com o antígeno leucocitário humano HLA-B27. Mais de 90% das pessoas afetadas são HLA-B27 positivas. Na Alemanha, cerca de 8% da população são HLA-B27 positivos, dos quais 2-5% desenvolvem Mb. Bechterew, i.e. mais de 90% das pessoas HLA-B27 positivas permanecem saudáveis.
No caso de parentes de primeiro grau que sofrem de doenças, o risco de desenvolver a doença de Bechterew é de 20% e 60% no caso de gêmeos idênticos. Na Alemanha, existem cerca de 800.000 pacientes com a doença de Bechterew.
Tal como acontece com outras doenças reumáticas inflamatórias, certas infecções bacterianas são discutidas como gatilhos.
No início da doença, a idade média dos pacientes é de 26 anos. Os homens têm duas a três vezes mais chances de serem afetados do que as mulheres.
Sintomas / queixas
Em cerca de 75% dos pacientes, a dor lombar profunda é o primeiro sintoma. O início é geralmente gradual e ocorre antes dos 40 anos. Persistentes são característicos reclamações ao longo de três meses, ocorrência das reclamações principalmente no segunda metade da noite, de manhã e após uma longa pausa. Normalmente, os sintomas melhoram com exercícios e respondem bem aos antiinflamatórios não-esteróides (AINEs). Além do sacro e das articulações ilíacas, a transição do Coluna torácica para Espinha lombar (Th8-L2) afetado.
No curso da doença, a mobilidade da coluna é cada vez mais restrita, até o enrijecimento completo. Em casos extremos, no estágio tardio, o paciente não consegue mais elevar a linha de visão acima da horizontal bloqueando as vértebras torácicas em uma posição dobrada e alongando a coluna cervical.
De Participação do Articulações costela vertebral o movimento respiratório pode ser restringido. A dor na parede torácica anterior pode ser causada por alterações inflamatórias nas articulações esterno-claviculares (articulações esternoclaviculares), a Esterno (Sinocondrose manúbrio-esternal) bem como na cartilagem costal (entesite).
Em 20% dos pacientes, a doença aparece pela primeira vez na forma de inflamação articular (artrite) de uma articulação periférica, normalmente em uma ou algumas articulações (mono ou oligoartrite) na área das pernas.
As mudanças inflamatórias também levam a mudanças nas inserções do tendão. Devido ao estresse e proeminência específicos, aparecem em cerca de 20% dos pacientes na forma de dor no calcanhar, às vezes também na área dos grandes outeiros rolantes (trocanter maior), no ísquio ou no ísquio Crista ilíaca.
Fora do sistema musculoesquelético, a doença de Bechterew também pode se tornar sintomática como uma inflamação do olho (iridociclite). Ocorre início agudo de dor em um olho, sensibilidade à luz e comprometimento da acuidade visual. Outras manifestações podem ser na área do coração e vasos sanguíneos na forma de um Regurgitação aórtica e Arritmia cardíaca e ocorrem na área do intestino na forma de ileíte ou colite. Envolvimento do pulmão (fibrose pulmonar apical bilateral) e o rim (Nefropatia por IgA).
Uma complicação após um curso de longo prazo com alta atividade inflamatória pode ser chamada. Amiloidose (Deposição de proteínas em órgãos internos com subsequente interrupção da função do órgão). Outra complicação nas fases posteriores da doença é o aumento do risco de fraturas ósseas, especialmente na região da coluna vertebral Devido ao enrijecimento, podem ocorrer fraturas ósseas mesmo com pequenos traumas, pois o osso perdeu sua elasticidade.
diagnóstico
O diagnóstico é feito com base nos sintomas e no exame físico em conjunto com resultados laboratoriais e de raios-X. Aplicado internacionalmente para diagnosticar Morbui. Bechterew tem os modificados Critérios de Nova York de 1984:
- diagnóstico
1. Critérios clínicos:
2. Critério radiológico- Dor lombar profunda e rigidez por mais de 3 meses. Melhore com exercícios, mas não com descanso.
- Mobilidade limitada da coluna lombar nos planos sagital e frontal.
- Excursão respiratória restrita do tórax para <2,5 cm (corrigido para idade e sexo).
- Alterações inflamatórias na área do sacro e das articulações ilíacas (sacroileíte> grau 2 em ambos os lados ou grau 3-4 em um lado).
- graduação
1. Espondilite anquilosante segura:
se pelo menos um critério clínico e o critério radiológico forem atendidos.
2. Provável Mb. Bechterew:- Quando três critérios clínicos são atendidos.
- Se apenas o critério radiológico sem critérios clínicos for cumprido.
O problema é que certas mudanças nos raios X só aparecem depois de uma média de 5 a 9 anos. Manifestações fora das articulações são comuns e podem ser a primeira manifestação, portanto, as formas iniciais de espondilite anquilosante frequentemente não podem ser diagnosticadas.
Valores de laboratório
Aproximadamente. 90% dos pacientes com espondilite anquilosante têm o antígeno leucocitário humano B27 no sangue. No entanto, a determinação de HLA-B27 não é adequada como um teste de pesquisa. No entanto, se houver suspeita de espondilite anquilosante com base nos sintomas, exame físico e achados radiológicos, um HLA-B27 positivo aumenta a probabilidade do diagnóstico.
Níveis aumentados de inflamação no sangue, como PCR (proteína C-reativa) e uma taxa de sedimentação acelerada (VHS), se correlacionam com a atividade inflamatória e podem, portanto, ser usados para monitorar a progressão. No caso de cursos leves, no entanto, eles também podem estar na faixa normal.
Leia mais sobre o assunto: Níveis de inflamação no sangue
Como parte do diagnóstico da doença de Bechterew, o HLA também é determinado. Para obter mais informações, leia o seguinte artigo: HLA - Antígeno Leucocitário Humano
Roentgen

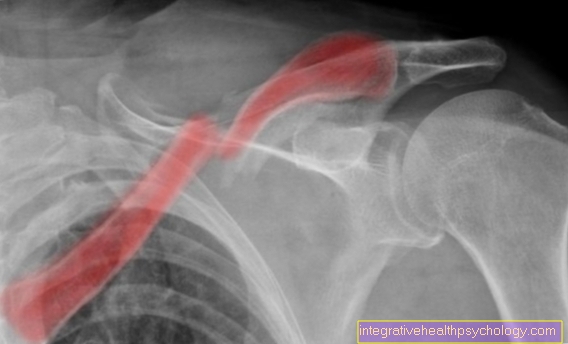
As alterações radiológicas na área do sacro e das articulações ilíacas são de grande importância para o diagnóstico da espondilite anquilosante, mas não são adequadas para avaliar o curso da doença Sacroileíte (Inflamação do sacro e da articulação ilíaca) é um contorno borrado da articulação com esclerose quase articular (compressão do osso) e erosões (dissolução do osso) (a chamada imagem colorida).
Na região da coluna vertebral e articulações periféricas, as alterações radiológicas são mais adequadas para avaliar a progressão. Eles são o resultado de destruição inflamatória e principalmente de processos de reparação frustrantes.
O seguinte é observado no raio-X:
- Erosões
- Escleroterapia
- Estreitamento do espaço articular
- contornos borrados da articulação
- Sindesmófitos (calcificação dos ligamentos da coluna, de modo que os corpos vertebrais estejam funcionalmente conectados) e
- Esporas de osso.
Espondilodiscite, formação de caixa de vértebra, formação de espondilófito, formação de pontes ósseas e, por fim, fusões completas das articulações ou do corpo vertebral (as chamadas varas de bambu) ocorrem na coluna.
Imagem de ressonância magnética (MRI) da pelve e coluna vertebral
Muito mais cedo do que em Imagem de raio x são as mudanças inflamatórias no sacro e nas articulações ilíacas (SIJ) e na coluna com o Imagem de ressonância magnética (MRI) representar.
O MRT também pode ser usado para fazer uma declaração sobre a intensidade da inflamação, de forma que o método também seja adequado para avaliar o progresso e monitorar o sucesso da terapia.
No entanto, não é possível descrever todas as regiões afetadas pela espondilite anquilosante com a mesma qualidade com uma ressonância magnética. Portanto, para o ISG's Ressonância magnética da pelve ou o LWS com ISG em questão.
Se você quiser ser capaz de avaliar toda a sua coluna Ressonância magnética da coluna ser conduzido.
Sonografia / ultrassom
Como um método econômico e livre de efeitos colaterais, a ultrassonografia é usada para registrar e monitorar o curso da inflamação da articulação periférica e a inflamação das inserções do tendão. Também pode ser facilmente realizado como um exame dinâmico e comparação lado a lado.
Informações gerais sobre o tema podem ser encontradas em: Sonografia
Resumo
A doença de Bechterew é uma doença inflamatória sistêmica causa desconhecida do grupo das espondiloartropatias.
Os principais locais de manifestação são o sacro e as articulações ilíacas (articulação SI), a transição da Coluna torácica para Espinha lombar e com envolvimento de articulação periférica de a articulação do quadril e articulação do joelho. Freqüentemente, há também inflamação das inserções do tendão e envolvimento do olho (iridociclite).
Eles normalmente ocorrem de forma persistente Dor e uma restrição crescente de movimento.
O diagnóstico é feito clinicamente (pelo exame do paciente) e radiologicamente (por raios-X, ressonância magnética; TC, Cintilografia Etc.).
Valores de laboratório pode ser positivo HLA-B27 ou valores de inflamação aumentados confirmam o diagnóstico. Para conter o processo inflamatório e o endurecimento ou destruição progressiva das articulações, a terapia forçada deve ser iniciada precocemente. Fisioterapia / fisioterapia e terapia medicamentosa. Se as medidas de terapia conservadora falharem, medidas de terapia cirúrgica são usadas.