Meduloblastoma
introdução
o Meduloblastoma é um maligno, embrionário Tumor cerebral do Cerebelo, que de acordo com a classificação de tumores da OMS des Sistema nervoso central é classificado como o grau mais grave, ou seja, grau IV. Apesar da nota, ele tem um prognóstico muito bom. Com 30%, o meduloblastoma é o tumor cerebral mais comum em crianças e adolescentes.

Epidemiologia
A incidência dos tumores cerebrais em geral é estimada em cerca de 50 por 100.000 habitantes por ano, entre os tumores cerebrais primários, o meduloblastoma é um tipo de tumor bastante raro com 5%. No entanto, com 30%, é o tumor cerebral mais comum em crianças e adolescentes, sendo o número de casos novos de 0,5 por 100.000 crianças menores de 15 anos.
A idade média de início é de 7 anos, com os meninos sendo afetados 2 a 3 vezes mais que as meninas. Cerca de um quarto dos meduloblastomas ocorrem na idade adulta jovem, 70% das pessoas afetadas têm menos de 16 anos e muito poucos têm mais de 50 anos.
localização
O meduloblastoma está localizado principalmente no verme cerebelar, o centro do cerebelo. Crescendo para baixo, ele preenche cada vez mais o quarto ventrículo, uma cavidade no cérebro cheia de líquido cefalorraquidiano (licor cerebrospinal), e pressiona a parte posterior do cérebro, a medula oblonga. Empurra o verme cerebelar para cima e pressiona sua parte frontal contra uma parte das meninges duras (tentório).
Metástases
As células se desprendem facilmente do meduloblastoma e se espalham pelo licor. A disseminação de células tumorais cria novos tumores em outras partes do corpo. O meduloblastoma pode se espalhar ao longo do sistema nervoso central por meio do fluido nervoso (líquido). Desta forma, os chamados tumores filhos (metástases) podem se desenvolver nas meninges ou no canal espinhal e causar mais problemas. Em um terço dos pacientes, esses tumores filhos (metástases) são encontrados no diagnóstico inicial. As metástases no LCR ocorrem em 15-40% dos casos, as metástases fora do sistema nervoso (extraneural) são bastante raras no meduloblastoma, mas 4% ocorrem principalmente nos ossos e nódulos linfáticos, mas também no fígado e nos pulmões.
Aparência
O meduloblastoma é geralmente um tumor indistinto e mole com uma superfície de corte cinza-esbranquiçada, mas às vezes também pode ser bem delineado e grosseiro. Os tumores maiores têm áreas centrais nas quais as células realmente ativas morrem (necrose).
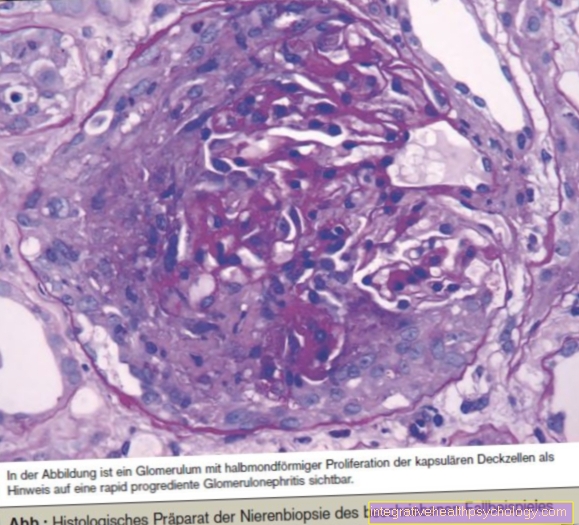
Microscopicamente, o meduloblastoma clássico consiste em células densamente compactadas com núcleos redondos a ovais, fortemente coráveis (hipercromáticos), circundados por pouco citoplasma. Às vezes, células redondas com núcleos celulares menos coráveis também são misturadas. Em menos de um terço dos casos, encontram-se as pseudo rosetas típicas, chamadas rosetas de Homer-Wright. Estas consistem em células tumorais dispostas em um anel ao redor de um centro do citoplasma, no qual os núcleos das células estão na borda (periférica). Muitas das células também estão em processo de divisão do núcleo celular (mitose) ou estão apenas morrendo (apoptose).
Classificação
A Organização Mundial da Saúde (OMS) desenvolveu uma classificação que classifica os tumores cerebrais. É feita uma distinção entre os graus 1 a 4. A base para a classificação é principalmente o comportamento de crescimento do tumor:
- Os tumores de grau 1 crescem lentamente e são principalmente benignos.
- Os tumores de grau 2 são predominantemente benignos, mas alguns deles já consistem em células malignas e também podem se espalhar ainda mais, então os tumores de grau 2 ainda são tumores benignos com tendência a degenerar.
- De acordo com a classificação de tumor da Organização Mundial da Saúde (OMS), os tumores de grau 3 são tumores cerebrais malignos. Embora os tumores de grau 3 já sejam malignos, eles crescem um pouco mais devagar do que os tumores de grau 4.
- Tumores de grau 4 são caracterizados por crescimento extremamente rápido
Por definição, o meduloblastoma é sempre um tumor de grau 4, pois é maligno, se espalha rapidamente e, se não for tratado, leva rapidamente à morte.
causas
O meduloblastoma é um dos tumores embrionários (tumores neuroectodérmicos primitivos), por isso se desenvolve a partir de células embrionárias imaturas. As causas da degeneração das células ainda são amplamente inexplicadas. Na maioria dos casos, o tumor se desenvolve espontaneamente.
O papel dos fatores genéticos no desenvolvimento dos tumores cerebrais tem se tornado cada vez mais importante nos últimos anos, mesmo que não sejam relevantes para a maioria dos tumores cerebrais. Nos meduloblastomas, as alterações no braço longo (braço q) do cromossomo 17 são frequentemente descritas. O gene supressor de tumor p53, que codifica a proteína p53, está localizado nesse cromossomo. O p53 controla o ciclo celular e alterações na proteína (mutações) levam ao crescimento (progressão) de tumores malignos. Mas outros genes também influenciam o complexo processo de desenvolvimento do tumor.
Os tumores cerebrais também desenvolvem cada vez mais fatores de crescimento e receptores de fator de crescimento, o que leva ao crescimento excepcionalmente rápido dos tumores.
Sintomas
Os sintomas iniciais mais comuns são dor de cabeça e náusea Vomitarcausada pelo aumento da pressão no crânio (intracraniana) e pela interrupção do fluxo de água cerebral (circulação do líquido cefalorraquidiano). Além disso, a obstrução do fluxo do licor leva ao inchaço em ambos os lados (edema) o ponto de saída do nervo óptico (Papila congestiva) e, portanto, uma deterioração significativa na visão até 6 ou 7 Dioptrias Como o crânio da criança ainda pode se expandir nessa idade, os sintomas de pressão craniana geral aparecem relativamente tarde. Quando as dores de cabeça persistentes se instalam, o tumor geralmente já atingiu uma grande extensão. Os sintomas iniciais também incluem distúrbios da marcha (Ataxia), que as crianças tentam equilibrar apoiando-se nas mãos e cuidadosamente ficando em pé e andando com as pernas afastadas. Freqüentemente, mantêm a cabeça em uma posição restrita, ligeiramente inclinada para a frente. Outros sintomas típicos são tonturas, visão dupla, sinais de paralisia, dormência na face e paralisia dos músculos faciais (paresia facial) devido a um distúrbio funcional do nervo facial (nervo facial).
No momento do aparecimento dos sintomas (manifestação clínica), as metástases já estão presentes em 50% dos pacientes.
Você pode encontrar mais informações em nosso tópico: Sinais de tumor cerebral.
diagnóstico
No diagnóstico de um meduloblastoma, como acontece com todos os tumores cerebrais, além do exame médico, os procedimentos de imagem são particularmente importantes.
No Tomografia computadorizada (TC) Os meduloblastomas aparecem como massas com densidade óptica aumentada (hiperdensa) que se projetam para o quarto ventrículo. A densidade óptica pode ser aumentada ainda mais com a administração de um agente de contraste, substância que aumenta o contraste da imagem, para que o tumor seja ainda melhor reconhecido. Os meduloblastomas consistem em tecido tumoral sólido com necrose ocasional.
No Imagem de ressonância magnética (Ressonância magnética) o meduloblastoma pode ser mostrado ainda melhor: Na vista longitudinal (imagem T1) o meduloblastoma tem densidade óptica reduzida (hipotenso), na vista transversal uma densidade óptica aumentada (hipodensa). É fácil distingui-lo do cerebelo. A clara captação do meio de contraste é típica de meduloblastomas e mostra a extensão do tumor no tronco encefálico melhor do que na TC. A ressonância magnética também pode ser usada para detectar metástases no licor ou nos ventrículos. Para exibir metástases no canal vertebral (metástases espinhais), imagens de ressonância magnética de alta resolução e alto contraste são necessárias.
Além disso, o LCR do paciente é examinado quanto a células tumorais (citologia do LCR). O licor é obtido por uma punção de licor, em que o licor é removido de um compartimento de licor. A forma mais comum de extração do LCR é Punção lombarque é retirado do canal espinhal inferior. A detecção de células tumorais está associada a um prognóstico desfavorável, mas não diz nada sobre a extensão da metástase do canal vertebral. A citologia do LCR é importante no diagnóstico diferencial de tumores embrionários, como meduloblastomas, ependimomas ou pinealomas, se o tipo de tumor não puder ser diagnosticado de forma confiável por meio de técnicas de imagem.
Diagnóstico diferencial
Os meduloblastomas devem ser diferenciados de tumores embrionários de pequenas células semelhantes, como neuroblastomas, ependimoblastomas, pinealomas e tumores do tecido linfático (linfomas).
terapia
A terapia consiste na remoção cirúrgica mais radical do tumor e a subsequente irradiação em altas doses com 40 Gray com irradiação direta da fossa posterior e de todo o espaço do líquido cefalorraquidiano (neuroeixo). Nem todo tumor responde bem à radiação. Meduloblastomas, entretanto, são tumores sensíveis à radiação. Isso significa que as células tumorais são efetivamente mortas pela radiação. Como os tumores cerebrais freqüentemente se infiltram no tecido nervoso circundante, eles geralmente não podem ser completamente removidos durante uma operação. As células tumorais remanescentes são mortas apenas pela irradiação. Portanto, o prognóstico para o paciente melhora significativamente com a radiação. Como o meduloblastoma freqüentemente forma protuberâncias filhas em todo o sistema nervoso central, geralmente é decidido irradiar o cérebro e a medula espinhal em uma grande área. Como os meduloblastomas são muito sensíveis à radiação, a cura pode ser alcançada em mais de 50% dos casos.
A combinação da radiação pós-operatória com a quimioterapia produziu resultados positivos em termos de taxa de recorrência e sobrevida, podendo até ser curativa. Na quimioterapia, são administrados agentes que inibem a divisão celular (citostáticos) do grupo das ureias nitrosas como o CCNU, mas também são administrados vincristina e cisplatina. Em crianças com menos de 3 anos de idade, a quimioterapia pode atrasar o tempo de radiação e, em alguns casos, até substituir a radiação
profilaxia
Como os fatores de risco e os gatilhos para o desenvolvimento de glioblastomas são amplamente desconhecidos, não há recomendações para prevenção. Em geral, é aconselhável evitar radiação desnecessária (especialmente em crianças) e contato com produtos químicos e poluentes causadores de câncer, mesmo que os fatores ambientais desempenhem apenas um papel secundário no desenvolvimento de Tumores cerebrais Toque.
previsão
Pacientes com ressecção completa do tumor, sem evidência de metástases no LCR e sem evidência de células tumorais no LCR (citologia negativa do LCR) que receberam radiação combinada e quimioterapia no pós-operatório têm um prognóstico relativamente bom, apesar da alta malignidade dos meduloblastomas. No entanto, a recorrência ou crescimento (recidiva) do tumor é comum.
Meduloblastomas que se manifestam apenas na idade adulta têm melhor prognóstico e metastatizam com menos frequência.
Se não for tratada, o tempo de sobrevivência é curto.
Qual é a taxa de recorrência?
Uma recidiva é a recorrência de um tumor após um tratamento originalmente bem-sucedido. Embora o tumor tenha sido completamente destruído por cirurgia, radiação e quimioterapia, as células tumorais individuais podem sobreviver e crescer novamente. Se o tumor ocorrer novamente no mesmo local, é chamado de recorrência local. Cerca de um terço das crianças sofrem esse destino. Em particular, as crianças pequenas, cujos tumores já haviam formado tumores filhos quando o diagnóstico foi feito, apresentam uma taxa de recorrência muito alta. Crianças mais velhas (acima de 4 anos) sem metástases apresentam baixa taxa de recorrência e, portanto, melhor prognóstico.
A recaída geralmente ocorre nos primeiros dois anos após a terapia inicial. A taxa de sobrevivência de dois anos é em média de 70%, a taxa de sobrevivência de cinco anos em torno de 50-70%, a taxa de sobrevivência de dez anos 50% e mesmo após 10 anos cerca de um terço dos pacientes ainda estão livres de recorrências.
Resumo
Os meduloblastomas são tumores malignos de crescimento rápido na infância e adolescência que se originam do verme cerebelar e podem metastatizar para o espaço do LCR. Os sintomas são vômitos, ataxia com tendência a cair e papilas congestivas com perda de visão. Uma TC e uma ressonância magnética são usadas para o diagnóstico. A terapia consiste na remoção cirúrgica mais completa do tumor (ressecção total), radioterapia e quimioterapia. A operação e a subsequente irradiação de todo o sistema nervoso central levam a um prognóstico relativamente favorável.