Doença periodontal
Sinônimos
Inflamação do periodonto, periodontite apical, periodontite marginal, incorretamente: doença periodontal (desatualizado)
definição
Na terminologia dentária, o termo periodontite se refere à disseminação de processos inflamatórios dentro do periodonto.
A gengiva, o cimento dentário, o osso maxilar e a suspensão fibrosa do dente em seu compartimento podem ser afetados.
Geral
A periodontite é uma das doenças mais comuns.
Aproximadamente a cada segundo ou terceira pessoa sofre pelo menos uma vez no curso de sua vida de processos inflamatórios que afetam as gengivas (Gengiva) ou afetar outras partes do sistema de suporte dentário. Na odontologia, é feita uma distinção entre dois tipos de periodontite, a chamada apical (começando na ponta da raiz do dente) e a marginal (começando na linha da gengiva).
No entanto, os dois tipos não podem ser completamente diferenciados um do outro, porque em muitos casos eles podem se fundir. Principal causa de uma das pontas da raiz do dente (ápice) A periodontite de saída é a transferência de patógenos e / ou fatores inflamatórios de um dente que não foi vendido no mercado para as estruturas do periodonto.
A chamada periodontite marginal é desencadeada na maioria dos casos observados pela subsidência da placa dentária abaixo da linha gengival.
Causas da doença periodontal
A higiene oral inadequada, ou simplesmente não realizada de forma cuidadosa, pode danificar permanentemente a substância dental. O resultado é principalmente a formação de uma placa mole que se instala na superfície da substância do dente e endurece com o tempo, formando tártaro sólido. Esses depósitos são constituídos por resíduos de alimentos e produtos residuais do metabolismo bacteriano.
Se a placa não for removida por muito tempo, ela pode levar principalmente à formação de defeitos de cárie. Também existe o risco da placa afundar em áreas abaixo da linha da gengiva. O resultado é a formação de bolsas gengivais profundas. Outras bactérias e / ou outros patógenos podem migrar para o interior dessas bolsas e se multiplicar ali. Nesse ponto, também, a bactéria produz resíduos que têm um efeito prejudicial nas raízes dos dentes e na gengiva. Via de regra, o resultado é o desenvolvimento de processos inflamatórios com imigração de várias células sanguíneas (principalmente leucócitos) e a formação de fatores inflamatórios específicos.
Se o tratamento adequado dessa periodontite for negligenciado, os processos inflamatórios se espalharão inevitavelmente e, por fim, também afetarão outras estruturas do periodonto. A periodontite (geralmente bacteriana) se desenvolve.
A maior parte da população conhece o termo "Doença periodontal“, Que descreve exatamente a doença que acabamos de descrever, é muito mais comum. Do ponto de vista odontológico, porém, esse nome está completamente errado, porque as doenças inflamatórias geralmente terminam em “-ite”, enquanto a palavra periodontose significa um declínio nos componentes da gengiva sem nenhum processo inflamatório.
Formas de doença periodontal
O que é doença periodontal crônica?
A periodontite crônica é uma doença de progressão lenta do sistema de suporte dentário. Longas fases de estagnação (paralisação) e curtas fases de progressão (progresso) são características. A periodontite crônica é a forma mais comum de doença periodontal.
Os gatilhos incluem placa subgengival (sob as gengivas) e germes frontais característicos.
Doenças médicas gerais como HIV, diabetes mellitus, osteoporose e várias doenças da pele e das membranas mucosas também podem ser o gatilho.
As dentaduras também devem ser examinadas em particular, dentaduras mal ajustadas ou mal ajustadas ou coroas e pontes velhas também podem oferecer bons pontos de entrada para bactérias. O tabagismo e o consumo frequente de álcool também podem promover o aparecimento da doença.
Pacientes com mais de 45 anos são freqüentemente afetados. Normalmente, nem todos os dentes são afetados pela periodontite crônica, mas áreas dentárias individuais. Os dentes anteriores superiores e inferiores e os molares posteriores superiores são considerados dentes de risco.
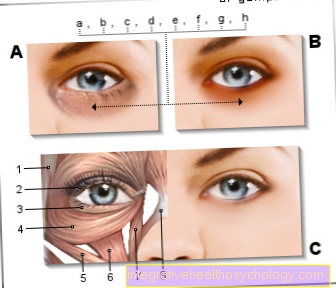
Característica é a formação de recessões, ou seja, uma regressão claramente pronunciada das gengivas. O dente pode então ser exposto até o último terço e muitas vezes também se torna sensível.
Além disso, o recuo da gengiva é acompanhado por uma perda óssea maciça e os dentes afetados são afrouxados e não é incomum que os dentes sejam perdidos.
Mais informações estão disponíveis aqui: Doença periodontal crônica
O que é doença periodontal agressiva?
Em contraste com a periodontite crônica, a periodontite agressiva ocorre com menos frequência. É dividido em três formas dependentes da idade, periodontite pré-púbere, periodontite juvenil e periodontite adulta.
Em contraste com a periodontite crônica, ela se espalha muito mais rápido e há perda óssea rápida e bolsas gengivais inflamatórias com sangramento nas gengivas. Os adolescentes são os mais afetados e pode-se observar um acúmulo familiar, por isso faz sentido a história familiar e o tratamento de outros membros da família.
A higiene bucal inadequada ou as mudanças hormonais durante a puberdade costumam ser suficientes para desencadear uma periodontite agressiva. Mas um sistema imunológico fraco ou condições médicas gerais, como diabetes mellitus, também podem ser o gatilho.
Os complexos bacterianos, os chamados germes marcadores, são responsáveis pela infecção bacteriana, em que o Actinobacillus actinomycetecomitans desempenha um papel importante como o germe líder.
A gengivite é um dos primeiros sintomas. As gengivas ficam avermelhadas e inchadas. O sangramento gengival ocorre espontaneamente. As bactérias migram pelas gengivas soltas ao longo do dente e atacam rapidamente o osso. A perda óssea resultante afrouxa os dentes.
Se as crianças são afetadas por periodontite agressiva, isso pode levar à perda completa e prematura dos dentes de leite. Em adolescentes, a periodontite agressiva geralmente não afeta todos os dentes, mas costuma ser encontrada nos dentes centrais dianteiros permanentes e no primeiro molar permanente.
A terapia deve ser iniciada precocemente para prevenir a rápida perda óssea. O tratamento é semelhante ao da periodontite crônica, apenas os controles devem estar mais próximos, principalmente no início da terapia, e a administração de um antibiótico também pode ser útil para conter a atividade bacteriana.
Saiba mais sobre o assunto aqui: Doença periodontal agressiva
O que é gengivite ulcerativa necrosante aguda?
A gengivite ulcerativa necrosante aguda (ANUG) causa um rápido inchaço das gengivas e sangramento espontâneo das gengivas. As gengivas ficam avermelhadas e inflamadas, por isso frequentemente há dores intensas, o que dificulta a alimentação e não permite uma higiene oral adequada.
Isso faz com que a inflamação progrida e freqüentemente se transforma em periodontite ulcerativa necrosante aguda. A deterioração do tecido (necrose) ocorre muito cedo. Isso pode ser acompanhado por febre e mau estado geral.
Leia mais sobre o assunto aqui: O ANUG
O que é a periodontite ulcerativa necrosante aguda?
A periodontite ulcerativa necrosante aguda (ANUP) é uma forma especial de periodontite que geralmente surge da gengivite ulcerativa necrosante aguda (ANUG).
No caso do ANUP, o periodonto é particularmente afetado. É uma inflamação de progressão rápida, acompanhada por dor aguda. Mesmo no início da doença, ocorrem cáries (necrose) e formação de úlceras (ulcerações). A característica é a deterioração das papilas gengivais nos espaços interdentais.
O tratamento se concentra na redução de germes por meio de enxágues de limpeza e desinfecção dos dentes.Além disso, administrar um antibiótico pode ser útil se a doença for grave. Como a periodontite ulcerativa necrótica costuma estar relacionada a uma condição médica geral, você também deve ser examinado por um médico internista.
Você pode descobrir mais sobre isso aqui: O ANUP
Fatores de risco
Tabagismo e doença periodontal
Como acontece com muitas outras doenças, o tabagismo é um importante fator de risco. Estudos descobriram que fumantes com uma média de 10 cigarros por dia têm uma probabilidade significativamente maior de desenvolver doença periodontal. A doença também progride significativamente mais rápido em fumantes.
A fumaça do cigarro favorece o crescimento dos germes típicos da periodontite. Além disso, a nicotina pode ser depositada nas superfícies radiculares e nas bolsas gengivais e ter um impacto negativo no tecido.
Você também pode estar interessado nisso: Pare de fumar - mas como?
Doença periodontal na gravidez
Devido às mudanças hormonais no corpo da mulher durante a gravidez, o risco de inflamação e doenças da mucosa oral e do periodonto aumenta.
Existem locais de encaixe (receptores) para estrogênio e progesterona. Com isso, os hormônios cada vez mais presentes durante a gravidez podem influenciar a mucosa bucal e desencadear doenças.
O tratamento da doença periodontal durante a gravidez é muito importante. Estudos em animais demonstraram que a periodontite não tratada na mãe aumenta o risco de parto prematuro no feto.
Sintomas concomitantes
Frequentemente, a periodontite não é reconhecida pelas pessoas afetadas, pois não causa sintomas claros no início. Existem alguns sinais que podem ser destacados que podem indicar uma doença periodontal existente ou em desenvolvimento.
Esses sinais incluem aumento de sangramento nas gengivas, inchaço das gengivas, pescoço de dente sensível exposto, mau hálito perceptível, recuo das gengivas (Gengiva-recessão), gosto desagradável na boca ou até mesmo dentes trêmulos.
Na maioria dos casos, a periodontite é seguida de inflamação das gengivas (a chamada doença gengival). Gengivite) à frente. Isso é expresso através de inchaço, Vermelhidão e Dor das gengivas. Também dói muito quando você escova os dentes.
Além dos principais sintomas da periodontite (inflamação, profundidade da bolsa, perda óssea), há também alguns sintomas associados. Estes não têm que ocorrer (inevitavelmente), mas complicam o quadro clínico. Estes são listados em resumo: inchaço ou encolhimento das gengivas (gengiva), Sangrando, Fístulas, Migração de dente, -inclina, -extensões, Afrouxamento de dente, Perda de dente, Mal hálito.
Leia mais sobre o assunto: Bolsas periodontais - identificar e tratar
Dor
A dor da periodontite depende da sensibilidade do indivíduo à dor e do estágio da periodontite.
No início, você costuma sentir uma dor desagradável ao escovar os dentes porque as gengivas estão inflamadas. A regressão das gengivas, que está associada à doença periodontal progressiva, resulta na exposição do colo dos dentes. Isso pode ser muito doloroso, especialmente no caso de irritações de frio ou calor.
Os pacientes também relatam dor após o tratamento periodontal. No entanto, estes são Dor de cura. Durante o tratamento, não há dor devido à anestesia. Depois que o anestésico cessa, surgem dores de cura. Isso pode ser aliviado com analgésicos, como o ibuprofeno. O tratamento é muito importante, apesar do potencial inconveniente. Se não for tratada, a periodontite leva à perda óssea e dentária.
Mal hálito
Um aumento da ocorrência de mau hálito pode ser um sinal de desenvolvimento de periodontite. O cheiro é criado por bactérias que se depositam e metabolizam os resíduos alimentares. Isso resulta em produtos intermediários contendo enxofre que causam um mau hálito desagradável. Se o mau hálito não desaparecer após 1 a 2 semanas, apesar de uma boa higiene oral, um dentista deve ser consultado para esclarecer a causa.
também leu: Como combater o mau hálito adequadamente
Tratamento da doença periodontal
O principal objetivo da terapia periodontal é conter os processos inflamatórios e garantir a cura.
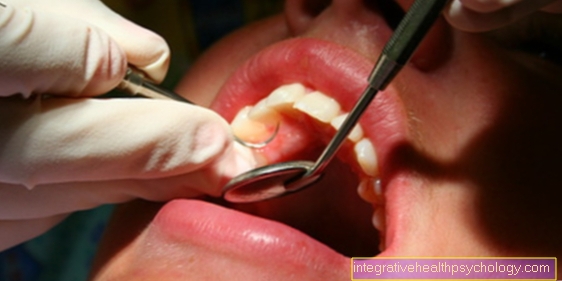
Além disso, o risco de recorrência da doença periodontal deve ser minimizado. Por esse motivo, geralmente ocorre um rastreamento extensivo antes do tratamento. Em primeiro lugar, o dentista responsável pelo tratamento tem de obter uma imagem precisa da gravidade e extensão da doença. Também é importante analisar o comportamento de limpeza e o rigor da higiene oral. O praticante pode fazer isso por meios muito simples. Para começar, a condição das gengivas (Gengiva) visto a olho nu.
Os processos inflamatórios na região das gengivas afetam rapidamente a aparência da gengiva e provocam uma descoloração visível. Uma vez que as gengivas rosadas e claras com suprimento normal de sangue tornam-se cada vez mais escuras e parecem ser atacadas a olho nu. Além disso, a extensão e a profundidade das bolsas gengivais são avaliadas. Por esse motivo, uma sonda estreita e dimensionada é inserida nas bolsas ao longo do dente entre a substância do dente e a gengiva. O chamado PSI (Índice de triagem periodontal) forma o valor médio das profundidades da bolsa de cada quadrante dentário, portanto, é usado apenas em um dente (representante de todos os dentes do quadrante) medido. Um método muito mais preciso é registrar todos os bolsos da gengiva. Seis valores são registrados para cada dente. Se a periodontite for generalizada, também faz sentido fazer uma chamada visão geral de raios-X (OPG) Este registro permite a avaliação exata da condição óssea e, portanto, uma avaliação do curso posterior da terapia.
O tratamento da periodontite é dividido em três fases, seguidas de uma consulta profilática regular. O procedimento exato e a intensidade da terapia (ou seja, a escolha entre a limpeza dos dentes abertos ou fechados) são, como acontece com a maioria das medidas de tratamento odontológico, altamente dependentes da condição inicial e da agressividade da doença.
A fase de diagnóstico e avaliação já descrita continua com a fase de higiene. É usado para avaliar o comportamento de limpeza individual do paciente.
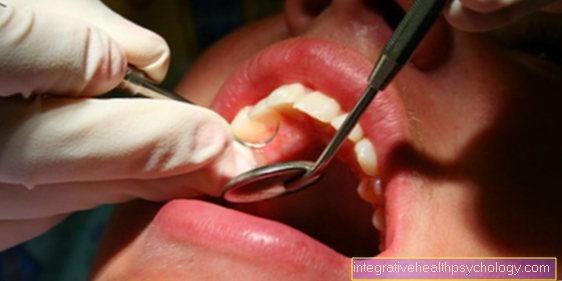
Além disso, toda a dentição é limpa profissionalmente com a ajuda das chamadas curetas (limpeza profissional dos dentes, PZR, curetagem). São instrumentos manuais esterilizáveis, cujas extremidades são retificadas em um ângulo específico. Graças a este corte especial, as curetas podem ser guiadas de perto ao longo da estrutura do dente. O resultado é uma remoção eficaz da placa dura (tártaro) e mole (placa). Todas as placas que estão acima da linha da gengiva (supragengival) são completamente removidos. Além disso, o paciente é apresentado a um tipo de higiene bucal que é adequado para ele e é explicado o manuseio do fio dental e / ou escovas interdentais (escova interdental). Ao realizar uma limpeza profissional dos dentes e aprender uma técnica de escovagem adequada, a condição do aparelho de fixação dos dentes pode ser significativamente melhorada. Na maioria dos casos, nenhuma outra medida de tratamento precisa ser adicionada à contenção aguda e à terapia da periodontite.
Porém, se a periodontite estiver mais avançada, segue-se a fase fechada do tratamento. Nesta fase, tudo sob a linha da gengiva (subgengival) depósitos removidos. Além das curetas utilizadas na fase de higiene, também são utilizados instrumentos manuais operados por som e / ou ultrassom.
Desta forma, a placa bacteriana e o tártaro particularmente teimosos podem ser removidos. Após a limpeza dos dentes, as gengivas passam por um período de cicatrização de uma semana, durante o qual a profundidade da bolsa geralmente diminui significativamente. O progresso da terapia é avaliado em uma consulta de controle separada medindo a profundidade da bolsa novamente. No caso de uma ligeira redução ou bolsas de saída particularmente profundas (a partir de uma profundidade de cerca de 7 mm), muitas vezes é necessário iniciar um método de tratamento aberto. No decurso deste procedimento, as gengivas são abertas cirurgicamente com um bisturi e o dentista pode então remover o (subgengival) Faça as coberturas à vista. Além disso, defeitos ósseos já surgidos podem ser preenchidos com material substituto ósseo na mesma sessão.
Além da vantagem de uma melhor visibilidade, esse método naturalmente também apresenta algumas desvantagens. Por exemplo, o tempo de cicatrização é significativamente mais longo em comparação com o procedimento fechado. Esse fato se deve ao fato de que as incisões cirúrgicas basicamente causam trauma ao tecido penetrado. As chances de sucesso do tratamento periodontal podem ser aumentadas muitas vezes com o uso de um antibiótico adequado, porque, em última análise, a placa causal consiste em resíduos de bactérias. Portanto, está em curso de prevenção (profilaxia) uma reinfecção imediata faz sentido para reduzir a colonização bacteriana na cavidade oral. Além disso, o paciente afetado é incentivado a fazer um enxágue bucal antibacteriano após escovar os dentes (os chamados Desinfecção completa da boca) Isso também reduz o número de bactérias.
Leia também nosso tópico: cuidado dental
Tratamento a laser
Uma nova opção de tratamento consiste em terapia a laser fotodinâmica antimicrobiana. Uma substância especial (fotossensibilizador) é introduzida nas bolsas gengivais. Esta substância é ativada por um laser. O oxigênio é liberado pelas bactérias que ingerem essa substância e as bactérias sensíveis ao oxigênio morrem.
Como as bactérias são quase completamente destruídas pelo laser, não há necessidade de tratamento com antibióticos. O laser não danifica o tecido circundante, o que evita o sangramento e acelera o processo de cicatrização.
Se você decidir pela terapia a laser, terá que financiá-la sozinho. Um tratamento a laser completo em toda a dentição custa aproximadamente 250 - 300 euros e deve ser pago em particular.
Quando preciso de antibióticos e quais?
A fim de obter o efeito mais eficiente possível do antibiótico, o ideal é que ele seja administrado diretamente após a remoção da placa dura e mole pelo dentista.
Cada paciente com periodontite tem uma ocorrência diferente da bactéria periodontopatogênica (patológica) típica que ocorre na periodontite. Deve ser feita uma análise das bactérias presentes na cavidade oral para selecionar o antibiótico adequado para cada indivíduo. Desta forma, você pode tomar medidas direcionadas contra o aumento do número de bactérias.
Dependendo da presença da espécie bacteriana, i.a. os seguintes ingredientes ativos são usados: Amoxicilina, Ciprofloxacina, Metronidazol, Doxiciclina, Tetraciclina, Clindamicina. As combinações frequentemente usadas de metronidazol e amoxicilina ou de também são muito eficazes Metronidazol e ciprofloxacina. Em muitos casos, o tempo de ingestão de antibióticos é de 2 a 3 vezes ao dia durante 7 dias. Isso pode variar dependendo do ingrediente ativo. Deve-se seguir absolutamente as instruções do médico.
Leia mais sobre isso em: Antibióticos para inflamação das gengivas
Remédios caseiros para doença periodontal
Existem alguns remédios caseiros que podem ser usados no tratamento da doença periodontal. Isso inclui, por exemplo, peróxido de hidrogênio. É considerado forte agente antibacteriano que pode ser utilizado como enxaguatório bucal diluído em água (1: 2) de manhã e à noite. É muito importante não engolir o enxágue e depois enxaguar a boca com água.
O fermento em pó também é um remédio caseiro bem conhecido para combater bactérias sob as gengivas. O fermento em pó é misturado com água para formar uma pasta e aplicado na gengiva com o dedo. Após 10 minutos de exposição, a boca pode ser enxaguada.
Outros remédios caseiros bem conhecidos que já deram certo são o chá verde, o gel de aloe vera ou um tratamento com óleo no qual uma colher de sopa de óleo de girassol prensado a frio é enxaguada na boca por cerca de 15 minutos antes da primeira refeição e depois cuspida.
Em geral, entretanto, também é muito importante saber com remédios caseiros que eles já obtiveram sucesso na terapia complementar da doença periodontal, mas que representam uma alternativa de tratamento à parte. O tratamento propriamente dito é feito no dentista.
Óleo da árvore do chá
Alguns remédios caseiros são populares para reduzir os germes na cavidade oral. Isso inclui o uso de óleo da árvore do chá como enxaguatório bucal.
Para fazer isso, misture 1 colher de chá de óleo da árvore do chá em um copo de água morna. O enxaguatório bucal deve ser usado várias vezes ao dia. Uma cura de óleo com óleo da árvore do chá também pode ser realizada. A chamada extração de óleo já conseguiu demonstrar algum sucesso na prevenção da periodontite e no combate a germes indesejáveis na cavidade oral. Para fazer isso, uma colher de sopa de óleo da árvore do chá é lavada na boca depois de se levantar com o estômago vazio pela manhã. O óleo é puxado através dos dentes por aproximadamente 10-15 minutos até que se emulsione de um líquido amarelado para um branco. O óleo pode então ser cuspido em uma toalha de papel e descartado.
No entanto, os remédios caseiros devem, se forem, apenas ser usados como suporte para a terapia real na prática odontológica.
homeopatia
A homeopatia pode ser um suplemento à terapia periodontal convencional. Porém, é muito importante saber que o tratamento homeopático não é uma alternativa ao tratamento odontológico.
Se a doença periodontal já estiver avançada, um antibiótico também deve ser administrado. Não há outra maneira de combater as bactérias agressivas.
No entanto, o tratamento homeopático é uma adição possível, especialmente nos cuidados posteriores. Existem, por exemplo Arnica, complexo Nestmann Aqua silicata, soluções de enxágue ou sais de Schüssler (especialmente No. 2, 3, 11). Um homeopata deve aconselhá-lo sobre as opções de tratamento adicionais exatas na área da periodontite.
Duração do tratamento
O tratamento periodontal é dividido em três períodos separados.
O pré-tratamento geralmente consiste em três consultas. Nestes, é feita uma anamnese, é feita a higiene oral e o estado periodontal, a cavidade oral é desinfetada, as capas duras e moles são removidas, são dadas instruções sobre higiene bucal doméstica extensa e correta e por fim é aplicada a fluoretação.
A terapia periodontal real é realizada na seção a seguir. São duas consultas, cada uma com duração de 1 a 2 horas. Aqui, as bactérias são removidas das bolsas gengivais usando instrumentos especiais, limpando assim os dentes e o pescoço dos dentes.
Os cuidados de acompanhamento consistem em 3-4 consultas por ano, durante as quais são realizadas verificações para determinar se o tratamento foi bem sucedido ou não. O primeiro check-up ocorre 6 semanas após o tratamento. O segundo check-up 6 semanas depois. O tratamento da doença periodontal pode, portanto, levar vários meses.
Custo do tratamento da doença periodontal
O pré-requisito para a assunção do custo da terapia periodontal pela seguradora de saúde é que a doença periodontal carece de tratamento. De acordo com as seguradoras de saúde, isso significa uma profundidade do bolso da gengiva de pelo menos 3,5 mm ou mais.
Além disso, não deve haver mais tártaro e o paciente deve ter sido instruído quanto à higiene bucal correta e abrangente. Como resultado, o tártaro deve ser removido em um tratamento preliminar e são realizadas instruções sobre higiene oral. Isso tem que ser suportado pelo próprio paciente e atinge aproximadamente 50 - 200 €.
A terapia periodontal real custa cerca de 10-25 € por dente tratado e está totalmente coberta por esta, dependendo do serviço e seguro de saúde.
Um possível teste para determinar a bactéria presente custa cerca de € 50 - 80 e deve ser novamente suportado pelo próprio paciente. Todas as terapias com antibióticos são cobertas pelo seguro saúde.
A doença periodontal é contagiosa?
A periodontite é uma doença infecciosa e, portanto, contagiosa. Vários estudos têm mostrado que as bactérias periodontais típicas podem ser transmitidas tanto diretamente, por exemplo, quando dois parceiros se beijam, quanto indiretamente, por exemplo, através do uso da mesma escova de dentes ou dos mesmos talheres.
Assim que as pessoas afetadas perceberem os sintomas típicos e os acompanhantes, maior cuidado deve ser tomado para evitar infecções.
No entanto, a doença não surge em ninguém que seja portador da bactéria.Seu próprio sistema imunológico, ingestão atual de medicamentos, estresse, tabagismo ou consumo de álcool são decisivos para o desenvolvimento de periodontite. Assim que um familiar tiver doença periodontal, é recomendável que os demais familiares também façam o teste e, se necessário, façam o tratamento. Isso também é importante para evitar a reinfecção, mesmo que a doença periodontal ainda não tenha surgido.
A higiene oral diária extensiva (escovação de dentes, escovas interdentais, fio dental, limpador de língua) é muito importante para a profilaxia. Além disso, as doenças que se desenvolvem podem ser prevenidas através de exames regulares no dentista.
previsão
Os processos inflamatórios na área do periodonto requerem tratamento urgente, pois as consequências em longo prazo podem ter um enorme impacto na capacidade de mastigação e na estética facial.
Se a periodontite permanecer sem tratamento por um longo período de tempo, os focos de inflamação se espalharão ainda mais.
Na maioria dos casos, o resultado é um declínio irreversível da substância óssea; os dentes que são completamente saudáveis perdem o controle e caem. Além disso, a inflamação pode se espalhar do osso às raízes dos dentes e à polpa (polpa) e atacar e destruir as fibras nervosas nele embutidas.
O prognóstico da periodontite é, portanto, ruim se a terapia apropriada for negligenciada. A execução das medidas de tratamento descritas melhora muitas vezes o prognóstico. Como regra, todos os dentes podem ser preservados nos estágios iniciais. Além disso, o declínio ósseo pode ser compensado por medidas de aumento ósseo. Como a inflamação severa freqüentemente leva à regressão das gengivas, medidas estéticas adicionais são necessárias para muitos pacientes. Próteses gengivais artificiais ou um transplante gengival podem melhorar a aparência. No decorrer do transplante, o dentista geralmente remove um retalho de tecido na área do palato e o fixa no colo do dente exposto.
É possível curar a periodontite permanentemente?
A cura permanente da periodontite depende da progressão da doença. Em geral, ela só pode ser completamente curada se a periodontite for descoberta nos estágios iniciais. Por esse motivo, é muito importante consultar o dentista assim que perceber os sintomas típicos. Além disso, check-ups regulares (semestrais) no dentista podem prevenir o aparecimento da doença.
Se a periodontite já estiver avançada, o tratamento da periodontite consiste em várias consultas e consultas de acompanhamento no dentista. O dentista remove os depósitos duros e moles nos dentes e nas bolsas gengivais. Dependendo da gravidade, um antibiótico é administrado para combater permanentemente as bactérias que causam a periodontite. Em geral, o objetivo do tratamento é tentar conter o curso patológico (não saudável) da doença e prevenir sua progressão.
No entanto, aplica-se o seguinte: A periodontite também causa perda óssea. Uma vez perdidos, os ossos não são mais reproduzidos. No entanto, os tecidos moles se regeneram bem e a profundidade da bolsa também pode ser reduzida com cuidado.
profilaxia
A prevenção (profilaxia) da doença periodontal inclui a melhoria da higiene bucal diária e a participação em um programa de profilaxia na prática odontológica. Os pacientes afetados devem escovar os dentes pelo menos três vezes ao dia. No final das contas, porém, não é apenas a frequência, mas acima de tudo a qualidade da higiene bucal que é da maior importância. Para treinar uma higiene bucal eficaz, os dentes são manchados com manchas especiais nas sessões de profilaxia. Eles indicam os locais onde a limpeza precisa ser melhorada. Além de usar a escova de dentes, é recomendado o uso de fio dental e / ou escovas interdentais (Escovas interdentais) Além disso, a limpeza profissional dos dentes deve ser realizada em intervalos regulares.
Qual é a conexão entre doença periodontal e infarto do miocárdio?
A periodontite é repetidamente associada a um ataque cardíaco ou depósitos vasculares.
Em geral, a periodontite causa sangramento e o número de bactérias nocivas que permitem sua entrada na corrente sanguínea. Isso pode acontecer ao comer ou escovar os dentes. Como resultado, a arteriosclerose pode se desenvolver. As chamadas placas se formam nas paredes dos vasos sanguíneos, que podem se soltar em caso de ruptura (laceração) e ficar presas nos vasos estreitos, por exemplo, o coração, causando um ataque cardíaco.
Além disso, a periodontite e o infarto do miocárdio apresentam semelhanças quanto aos fatores de risco para o desenvolvimento da respectiva doença. Estes incluem tabagismo, velhice e diabetes.